がん治療(標準治療)の基礎知識
治療の流れを理解し、より適切な治療を受けるために
第13回 精巣がん
20~30歳代に多い精巣腫瘍とは
精巣は男性の陰嚢内にある卵形の臓器で、一般に睾丸とも呼ばれています(図1)。
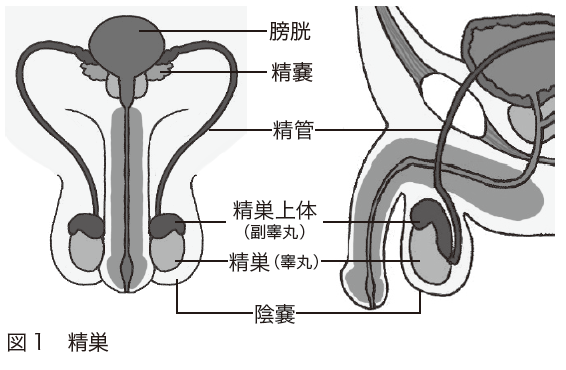
精子をつくる働きと、男性ホルモンを分泌する働きを担っています。
精巣腫瘍は、精巣の細胞から発生する腫瘍です。そのうちの95%は、分化する前の胚細胞から発生したもので、「胚細胞腫瘍」と呼ばれています。胚細胞腫瘍の中にも、いろいろな種類の腫瘍があります(表1)。

精巣腫瘍の好発年齢は、他のがんとは大きく異なっています。最大のピークは20歳代~30歳代で、小児期にもピークがあります。罹患率(精巣腫瘍にかかる割合)は、10万人に1~2人ですから、まれながんといえます。ただし、20歳代~30歳代の男性に限れば、固形がんの中で最も発症率の高いがんです。
どのような人がなりやすいのかについては、次のような危険因子が挙げられています。
①家族に精巣腫瘍の人がいる。
②停留精巣(精巣が陰嚢に落ちていない)。
③反対側の精巣が精巣腫瘍になった。
④不妊症・精液検査異常。
⑤低体重児・未熟児、高身長。
精巣腫瘍ができると、その精巣が腫れてくるという症状が現れます。触ってみると片側の精巣だけが大きくなっているので、本人にもわかりやすい症状です。ただし、痛みがなく、発熱もないので、大きくなっていることに気づいても、深刻な病気と考えない人が多いのです。さらに、陰部の症状なので、診察を受けるのが恥ずかしいという心理も働き、症状に気づいていながら、受診が遅れることがよくあります。精巣が大きくなっていることに気づいたら、たとえ痛みや発熱がなくても、恥ずかしがらずに受診することが大切です。精巣腫瘍は悪性度が高く進行が速いので、放置すると転移する可能性が高くなります。
基本的には無痛性腫瘤が特徴的な症状ですが、徐々に大きくなるにつれて、不快感や牽引感(引っ張られるような感じ)を伴うようになります。また、精巣上体炎や血流障害による炎症などを引き起こした場合には、痛みを伴います。このような痛みが、精巣腫瘍の患者さんの10~30%ほどに現れます。
すでに転移が起き、それによ次のような症状が病気の発見につながることもあります。
◆後腹膜リンパ節転移……腹部腫瘤、腰痛。
◆肺・縦隔リンパ節転移……血痰、呼吸困難。
◆脳転移……頭痛、嘔吐、神経症状。
検査と診断
原発巣に対して行われるのは、陰嚢の超音波検査です。これにより、充実性の腫瘤*1 ができていれば、精巣腫瘍であることがわかります。泌尿器科の専門医であれば、この時点でほぼ診断がつきます。
さらに、がんの広がりを調べるため、胸部X線検査、腹部超音波検査、CT検査、骨シンチグラフィー検査、MRI検査などで転移巣を探します。
腫瘍細胞が出す物質を調べる腫瘍マーカー検査も行われます。採血して、AFP(αフェトプロテイン)、hCG(ヒト絨毛性ゴナドトロピン)、LDH(乳酸脱水素酵素)などについて調べます。腫瘍の種類や性質を知る目安とするために行われます。また、治療後の効果判定や経過観察にも用いられます。
画像検査と腫瘍マーカーの値から、予後を予測し、治療方針を決定するためにIGCCC(International Germ Cell Consensus Classification=国際胚細胞腫瘍予後分類)による分類を行います(表2)。

「予後良好」「予後中程度」「予後不良」に分類しますが、各群の5年生存率は、それぞれ94%、83%、71%となっています。最近の化学療法の進歩により、予後不良群の成績はさらに良くなっていると考えられています。
精巣腫瘍の診断では、腫瘍の種類を「セミノーマ*2 」と「非セミノーマ*3 」に分けることが重要です。なぜなら、セミノーマとそれ以外の腫瘍では、抗がん剤や放射線に対する感受性が異なるため、治療法が違ってくるからです。
*1 充実性腫瘤:固形成分でできた腫瘍
*2 セミノーマ:睾丸にできる腫瘍の一つ
*3 非セミノーマ:セミノーマに分類されないもの
病期分類
精巣腫瘍の病期(ステージ)は、転移の有無、転移が後腹膜リンパ節までか、肺や脳などの全身かによって、Ⅰ期からⅢ期までに分類されます(表3)

転移がない場合がⅠ期、後腹膜リンパ節への転移がある場合がⅡ期、遠隔転移がある場合がⅢ期です。
治療方針
精巣腫瘍の治療では、まず精巣を取り除く「高位精巣摘除術」という手術が行われます。精巣腫瘍は進行が速いので、なるべく早く手術を行う必要があります。取り出した精巣の腫瘍に対しては、組織を顕微鏡で調べる病理検査が行われます。
転移がない場合がⅠ期、後腹膜リンパ節への転移がある場合がⅡ期、遠隔転移がある場合がⅢ期です。
それによって、セミノーマか非セミノーマかが明らかになり、病期も決定されます。それによって、治療方針が決まってきます(図3)。
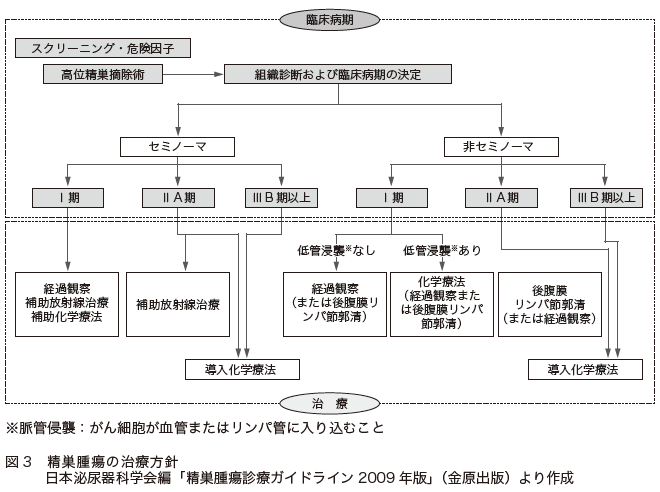
セミノーマでⅠ期の場合には、①経過観察、②放射線療法、③化学療法という3つの選択肢があります。①は、特に治療は行わず、腫瘍マーカーのLDHで経過を見ていきます。②は、傍大動脈領域に20~25グレイの予防照射を行います。③は、カルボプラチン単剤で1~2コースの治療を行います。
非セミノーマ1期の場合は、経過観察か化学療法が行われます。化学療法はBEP療法(詳しくは後述)が2コースです。非セミノーマには放射線が効かないため、放射線療法は選択肢に入っていません。
セミノーマでⅡ期以上の場合には、一部放射線治療が行われることがありますが、中心となるのは導入化学療法*4 です。BEP療法が3~4コース行われます。
非セミノーマでⅡ期以上の場合は、やはり導入化学療法として、3~4コースのBEP療法が行われます。
導入化学療法で腫瘍マーカーが正常化したら、後腹膜リンパ節を郭清*5 する手術が行われます。切除したリンパ節を調べ、がん細胞が生きていなければ、治療はそこで終わりになります。がん細胞が存在した場合、セミノーマなら救済化学療法*6 を追加するか、化学療法と放射線療法を加えます。非セミノーマの場合には、救済化学療法が行われます。
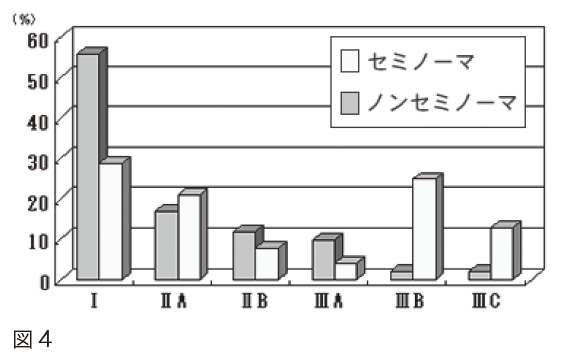
このような治療を行うことで、Ⅰ期とⅡ期では5年生存率も10年生存率も100%、Ⅲ期では61%という成績が得られています(図4)。
*4 導入化学療法:手術など、他のすべての治療に先行して化学療法を行う方法
*5 郭清:切除すること
*6 救済化学療法:導入化学療法を経た再発症例に対して施行する化学療法
治療法
それぞれの治療法について説明します。
■手術
精巣腫瘍の治療では、次のような手術が行われます。
◆高位精巣摘除術(図5)
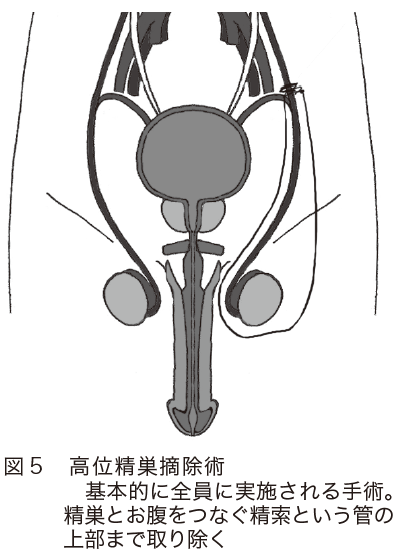
精巣腫瘍の治療では、基本的にすべての患者さんに対して行われる手術です。鼠蹊部を切開し、精巣と精索(精子の通る精管と血管が束になっている部分)を併せて切除します。精索は腹腔内につながっているので、できるだけ腹腔に近い高い部分から切除します。
◆後腹膜リンパ節郭清術
腹部の大きな血管の周囲にある後腹膜リンパ節を切除する手術です。この部分に転移が起きているⅡ期以上の場合は、化学療法を行って腫瘍マーカーの値が正常になってから手術が行われます。切除したリンパ節にがん細胞がいるかどうかで、その後に化学療法や放射線療法を行うかどうかを判断するためにも必要な手術です。Ⅰ期の非セミノーマの治療では、再発を予防するためにこの手術が行われることがあります。
後腹膜リンパ節郭清術は、開腹手術が標準的な治療です。切除する範囲によっては、射精に関わる神経が切断され、逆行性射精という射精障害が起きることがあります。射精したときの感覚はあるのですが、精液が膀胱内に出てしまう状態です。これを防ぐために、神経温存手術も行われます。
また、後腹膜リンパ節郭清を腹腔鏡下で行う手術が、先進医療として行われています(正式名称は「泌尿生殖器腫瘍後腹膜リンパ節転移に対する腹腔鏡下リンパ節郭清術」)。腹部に5カ所ほど小さな穴を開け、後腹膜腔を気体で膨らませて手術を行います。腹腔鏡で患部を拡大して見ながら手術を行えるため、確実に神経を温存することができます。傷が小さいため、手術後の回復が早いのもこの手術の特徴です。
■化学療法
Ⅰ期のセミノーマでは、再発を予防する目的でカルボプラチン単剤療法が行われることがあります。カルボプラチンの主な副作用は骨髄抑制で、血小板減少、白血球減少、貧血に注意する必要があります。
Ⅱ期以上の導入化学療法や非セミノーマのⅠ期の化学療法では、BEP療法が行われます。ブレオマイシン、エトポシド、シスプラチンを併用する治療です。それぞれの抗がん剤に注意すべき副作用があります。
ブレオマイシンは、肺機能障害に注意する必要があります。特に肺線維症が起きると、治療を継続できなくなります。エトポシドは、骨髄抑制と脱毛が主な副作用です。シスプラチンは、吐き気・嘔吐、腎機能障害が主な副作用です。吐き気・嘔吐に対しては制吐剤で対応します。腎機能を守るために、十分な補液(点滴による水分補給)が必要となります。
BEP療法を行う際には、補液をして十分な尿量を確保することと、骨髄抑制が起きたときに感染を予防することが大切です。骨髄抑制に対しては、G – CSF(白血球成長因子製剤)の投与や血小板輸血で対応します。
導入化学療法で十分な結果が得られなかった場合には、2次治療として救済化学療法が行われます。かつてはVIP療法(エトポシド、イホスファミド、シスプラチン併用療法)が行われていましたが、治療成績は十分なものではありませんでした。現在はTIP療法(パクリタキセル、イホスファミド、シスプラチン併用療法)が行われるようになり、治療成績が向上しています。VIP療法の完全寛解率*7は25%程度でしたが、TIP療法では70%程度と言われています。現在では、1次治療が効かなかった場合でも、2次治療で十分な効果が期待できるようになっているのです。
*7 完全寛解:がんの徴候がすべて消失すること










