がん治療(標準治療)の基礎知識
治療の流れを理解し、より適切な治療を受けるために
第3回 大腸がん
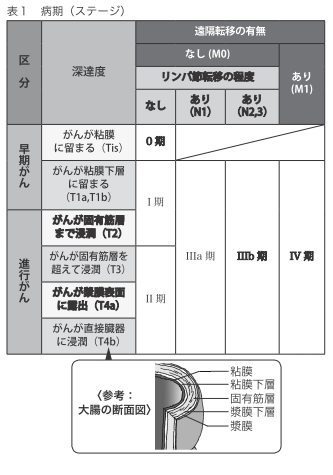
がんの深達度と転移の有無で病期を分類する
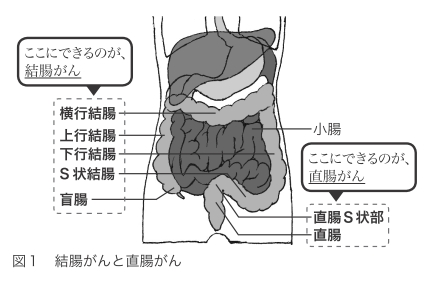
大腸がんは大腸の粘膜に発生する悪性の腫瘍です。内視鏡を使って組織を採取し、それを顕微鏡で調べてがん細胞が見つかれば、大腸がんと診断されます。大腸がんは、がんの部位によって、「結腸がん」と「直腸がん」に大別できます(図1)。
治療を進めていくためには、通常の内視鏡検査や超音波内視鏡検査でがんが大腸壁のどこまで達しているのかを調べたり、CT検査でリンパ節転移や離れた臓器への転移について調べたりします。さらに詳しく調べるために、MRI検査が行われることもあります。特に直腸がんの周囲への広がりやリンパ節転移を調べるのにはMRI検査が適しています。これらの検査で得られた情報は、適切な治療法を選択するのに役立ちます。
大腸壁は、粘膜、粘膜下層、固有筋層、漿膜(しょうまく)下層、漿膜という5層で構成されています。粘膜で発生したがんは、進行するにつれて、深くまで達するようになります。大腸がんの病期(ステージ)は、がんの深達度と転移の状態により、表のように分類されています(表1)。
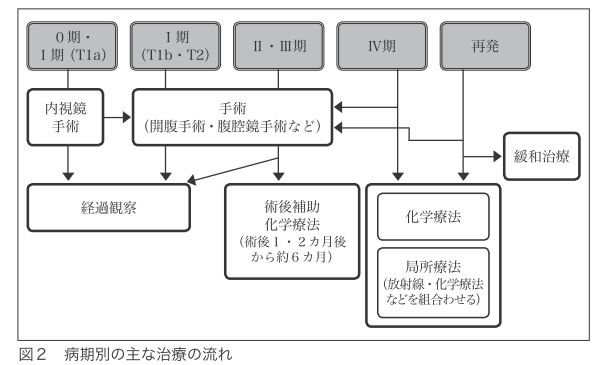
病期や再発の別により、治療方針が異なります(図2)。
0期とⅠ期の一部には内視鏡治療が可能
内視鏡治療は、肛門から大腸に内視鏡を挿入し、大腸の中を見ながら、内視鏡の先端から治療器具を出して行う治療です。開腹や大腸の切断を伴わないため、患者さんにとっては体への負担が軽い治療だといえます。
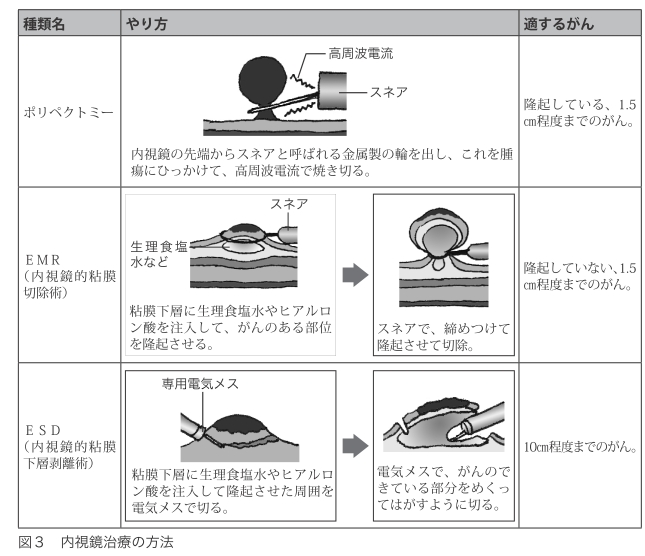
対象となるのは、がんが粘膜にとどまっている0期と、粘膜下層に達しているⅠ期の一部です。粘膜下層へ入り込んでいるのが1㎜未満なら、内視鏡治療の対象となります。内視鏡治療には、ポリペクトミー、EMR(内視鏡的粘膜切除術)、ESD(内視鏡的粘膜下層剥離術)という3つの方法があり、がんのタイプや大きさに適した方法で行います(図3)。
内視鏡治療の後、切除した組織を顕微鏡で調べます。その結果、
①がん細胞が性質の悪いタイプ(低分化がん)だった、
②がん組織内の血管やリンパ管にがん細胞が認められた、
③がんが粘膜下層の深い部分まで達していた、
④がん細胞が周囲の組織に浸み込むように広がるタイプだった、
という場合には、内視鏡治療が適さないがんだったということになります。そのままでは再発の危険性が高いため、①~④の1つでも当てはまれば、追加で手術が行われます。つまり、内視鏡治療が可能かどうかは、最終的にはがんを切除してみないとわからないのです。
Ⅰ~Ⅲ期には手術が中心
Ⅲ期までの大腸がんで、内視鏡治療が適さないものに対しては手術が行われます。結腸がんであれば、がんのできている部分を中心に、前後10㎝ずつ含めて腸管を切除します。さらに転移の可能性があるリンパ節なども含めて切除します。
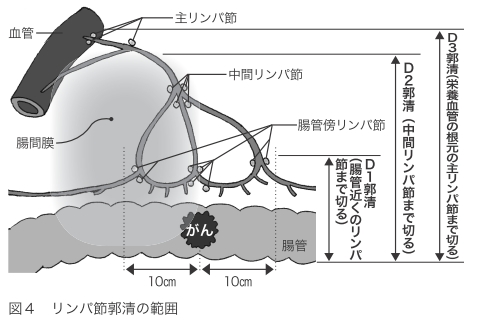
転移の可能性があるリンパ節を切除することを、リンパ節郭清(かくせい)といいます。リンパ節への転移は、腸管のそばのリンパ節から始まり、血管に近いほうへと進んでいきます。そこで、がんの病期に応じて、リンパ節をどこまで取るかが決まっています。Ⅰ期ならD2郭清もしくはD3郭清、Ⅱ期とⅢ期ならD3郭清が行われます(図4)。
直腸がんの手術は、結腸がんの手術に比べると複雑です。特に肛門の近くにがんができている場合には、肛門を残せるかどうかが問題になってきます。直腸がんの手術は肛門を残す方向で進歩してきました。現在では、肛門のかなり近くにがんができていても、肛門を残した手術ができるようになっています。
ただし、肛門を温存する手術を行っても、その後にがんが再発してしまうのでは困ります。再発した場合には、完治を目指すことは困難になりますから、再発のリスクが低い手術法を選択することが何より重要です。
肛門を残せば再発の危険が高いという場合には、直腸と一緒に肛門も切除する手術が選択されます。排便のための人工肛門をつくることになります。患者さんの多くが人工肛門は避けたいと考えます。
しかし、人工肛門になったからといって、QOL(生活の質)が極端に低下してしまうかというと、必ずしもそうではありません。最初は多少苦労したとしても、人工肛門の生活に慣れることで、特に不便を感じることもなく日常生活を送ることができます。多くの人が社会復帰し、何の問題もなく仕事を続けています。
無理に肛門を残す手術を選択した場合には、再発の危険性が高まります。また、高齢者でもともと肛門機能が低下しているような場合には、便失禁などに悩まされることもあります。肛門を残すことで、かえってQOLが低下してしまうことも少なくないのです。
どのような手術を選択するかは、それぞれの長所や問題点をよく理解した上で、自分のこれからの人生についてもよく考え、冷静に判断することが大切です。
手術の方法には、ここまでに紹介してきた開腹手術の他に、腹腔鏡手術があります(図5)。
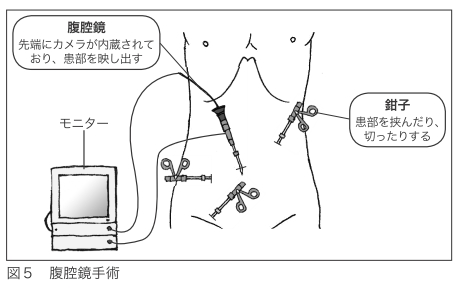
腹腔鏡手術は切開部位が小さいため、手術後3日間ほどの痛みが軽く、入院期間が1~2日ほど短くなります。
ただし大腸を切断してつなぎ、リンパ節を切除することは開腹手術と変わりません。手術費用は腹腔鏡手術のほうが高くなります。主に結腸がんで行われ、直腸がんでは一般的ではありません。しかし、最近では直腸がんに対しても腹腔鏡手術で安全に行われるようになってきています。
再発予防の補助療法は化学療法が中心となる
手術でがんを切除できても、再発が起こることがあります。そこで、必要に応じて再発を防ぐための補助化学療法が行われます。
基本的にはⅢ期の患者さんに対し、内服の抗がん剤による治療が行われます。使われる抗がん剤は、「5-FU(フルオロウラシル)+LV(ホリナート)」「UFT(テガフール・ウラシル)+LV」「カペシタビン」などで、期間は6カ月間です。
Ⅲ期の中でも再発リスクが特に高いⅢB期(リンパ節転移が4個以上)に対しては、FOLFOX(フォルフォックス:5-FU+LV+オキサリプラチン併用療法)やCapeOX(カペオックス:カペシタビン+オキサリプラチン併用療法)など、強めの化学療法が行われることもあります。
Ⅱ期では基本的には補助化学療法は行いませんが、再発リスクが高い場合(がん細胞の性質が悪い、接する臓器に浸潤しているなど)には、患者さんとよく話し合った上で、補助化学療法が行われることがあります。
Ⅳ期や再発でも生存期間が延びている
離れた臓器に転移があるⅣ期や再発でも、再発が原発巣(がんが最初に発生した場所にある病巣)に限られたり、転移や再発が肝臓、肺、腹膜などのどれか1臓器に限られ、それが手術で切除可能であれば、治癒を目指した手術が行われることがあります。
Ⅳ期の大腸がんの5年生存率は15~17%程度ですが、肝臓だけの転移で、手術でそれを取り切れた場合の5年生存率は50%を超えています。Ⅳ期であっても、手術可能と判断された場合には、手術を受ける価値は十分にあるのです。
手術が適応にならない場合には、主に化学療法が行われます。ガイドラインでは、強い治療ができる場合と、強い治療ができない場合に分けて、治療法が推奨されています。全身状態が良好なら、強い治療によって、がんの増殖を抑え込んでいる期間をより延長することができます。その場合、図に示したような化学療法が推奨されています(図6)。
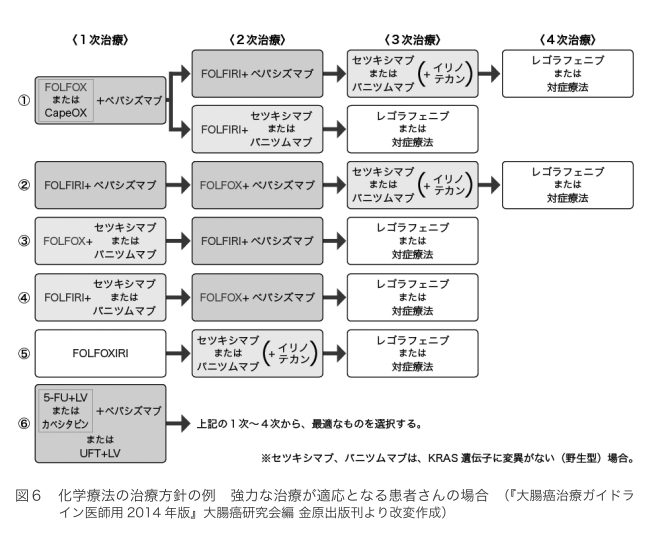
1次治療では、FOLFOX、FOLFIRI(フォルフィリ:5-FU+LV+イリノテカン併用療法)、CapeOXといった併用療法と、分子標的薬の併用が基本となっています。
1次治療で使える分子標的薬は、セツキシマブ、パニツムマブ、ベバシズマブの3種類です。
このうちセツキシマブとパニツムマブは、がん細胞のKRAS(ケイラス)という遺伝子を調べ、変異がない場合に使用することができます。変異があるがんには効かないのです。ベバシズマブは誰にでも使用できます。
1次治療が効かなくなれば2次治療を行い、2次治療が効かなくなれば3次治療に移ります。こうして、副作用をコントロールしながら、できるだけ長い期間、がんの増殖を抑え込むことを目指します。2次治療以降では、それまでに使用していない薬剤を組み合わせたり、単剤で使用したりします。
このようにして、5-FU系抗がん剤(5-FU、カペシタビン、UFT)、オキサリプラチン、イリノテカン、ベバシズマブ、セツキシマブ、パニツムマブなど、中心となる薬剤を残さず使うようにします。
薬剤の選択は、がんの増殖を抑え込むことを第一に考えますが、患者さんの生活を考慮することも大切です。たとえば、仕事をしながら治療するなら、通院回数が少なくてすむ薬剤がいいかもしれません。1人で暮らす高齢者の場合、飲み忘れが心配な内服薬より点滴の薬が向いていそうです。主治医とよく相談し、患者さんの生活も考慮した治療法を選択できるとよいでしょう。










