がん治療(標準治療)の基礎知識
治療の流れを理解し、より適切な治療を受けるために
第4回 肺がん

(2015年.vol17)
治療法を決めるには、肺がんの組織型や病期などが重要
患者さんがご自分の症状を理解することが、よりよい治療を受ける出発点となります。
肺がんの治療法を決めるうえで重要な要素は、組織型、病期、体力、気力(精神状態)の4つです。このうち、組織型と病期は肺がん自体の要素、体力と気力は患者さんの要素です。組織型と病期によって推奨される治療法の中から、患者さんの体力や気力と相談しながら治療方法を選択します。
◆組織型
組織型とは、がんの組織を顕微鏡で病理学的に検査したときの細胞の大きさ・形・細胞の集まり具合などによる特徴のことです。組織型で肺がんを分類すると10種類以上あります。それらは、小細胞肺がんと非小細胞肺がんに大別できます(図1)。
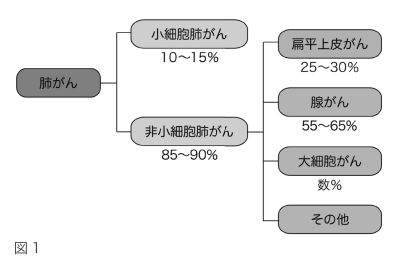
非小細胞肺がんはさらに細かく分類され、そのなかで発生頻度の高いのは、腺がん、扁平上皮がん、大細胞がんの3種類です。
小細胞肺がんと非小細胞肺がんでは病期の考え方が異なります。小細胞肺がんは超早期(早期限局型)を除いて、初期治療から抗がん剤を用いた化学療法を行います。
それに対し、非小細胞肺がんでは早期のものに対して手術を行うことが少なくありません。ですから、この2種類を見分けることはとても重要なのです。
◆病期
肺がんの治療法を決めるうえで組織型とともにはっきりさせておかなければならないのが、がんの進行度である病期(ステージ)です。(表1)
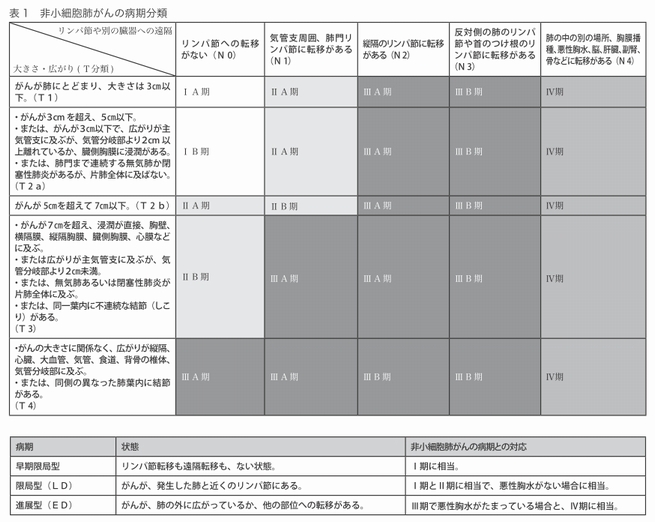
病期を決める要素は3つあります。
1つ目は、がんの広がり具合です。2つ目はリンパ節転移の状態、3つ目は遠隔転移の有無です。肺がんの病期分類は、この3つの要素である腫瘍(Tumor)、リンパ節(Lymph Node)、転移(Metastasis)の頭文字をとってTNM分類と称されています。これは、主に非小細胞肺がんに用いられます。小細胞肺がんは進行が速いため、別の分類法が用いられます。
最初に発生したがん(原発腫瘍)は、一般に組織内で育った後、周囲の組織に浸潤(がんが周りに広がって行くこと)していきます。その一方で、がん細胞が血液やリンパ節の流れに乗って、あちこちの臓器やリンパ節に転移していきます。
◆浸潤・転移
最初に発生したがん(原発腫瘍)は、一般に組織内で育った後、周囲の組織に浸潤(がんが周りに広がって行くこと)していきます。肺がんは、主気管支や臓側胸膜に浸潤しやすく、次いで胸壁、横隔膜、縦隔胸膜、壁側胸膜などに、そして縦隔、心臓、大血管、気管分岐部、気管、食道などへ広がっていきます(図2)。
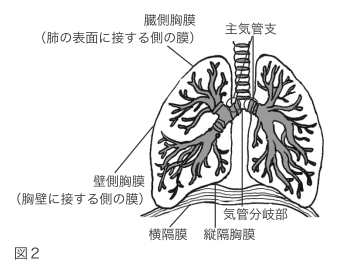
一方で、がん細胞は、血液やリンパ節の流れに乗って、あちこちの臓器やリンパ節に転移していきます。
肺がんは、主にリンパ節、肺葉(がんが発生した肺葉とは別の肺葉に広がったものも転移という)、もう一方の肺、脳、骨、肝臓、副腎などに転移します。
リンパ節では、肺の中にある肺内リンパ節に早いうちから転移しやすく、次いで肺門リンパ節、縦隔リンパ節、鎖骨上窩リンパ節、前斜角筋リンパ節などへ移転します。その他、小細胞がんは骨髄にも転移しやすいことがわかっています。
転移しても、がんが小さいうちは症状も出ませんし、画像検査で捉えられるのも一定の大きさになってからです。症状もなく、画像検査で転移が発見されていなくても、急に腫瘍マーカーの値が増えてきたときは転移が疑われます。
がんの状態により、治療法を選ぶ
肺がんの治療方法は、一般に早期であれば局所療法を、進行していれば全身療法を選択します。
肺がんの局所療法の代表的な治療は、手術と放射線療法です。昨今は超早期の肺がんに対し、体への負担の少ない治療として、レーザー療法の一種である光線力学的治療なども行われています。
それに対し、全身療法(全身に作用を及ぼす療法)の代表的なものは抗がん剤を使った化学療法です。これには、従来からある細胞毒の薬(狭義の抗がん剤)と、分子標的治療薬があります。
また、一部の病院では免疫機能を高める免疫療法も行われています。ただし、そのほとんどは研究段階です。それでも、実用化の目途がついた方法もあります。
●局所療法
◆区域切除・部分切除
最近の医療は、体に対して負担の少ない(低侵襲)の方向に進んでいます。肺がんの手術も同様で、縮小手術とか区域切除術と呼ばれる、より手術範囲の少ない手術が行われています。
肺葉は、肺区域という、さらに小さな範囲に区分けされます。肺がんが小さい場合には縮小手術という、がんのある肺区域だけを切除したり、がんとその周辺を楔(くさび)形に切除したりします。(図3)
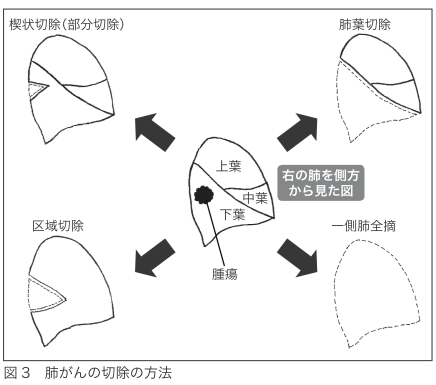
肺葉切除や肺全摘が減少しているのに対し、縮小手術である区域切除と部分切除(楔状(けつじょう)切除)が増えてきています。
区域切除とは、がんのある区域を、たとえば、がんがS1区にある場合はS1区全体と肺門のリンパ節を含めて切除する方法です。
楔状切除は、区域切除よりさらに小さな切除です。
最近は、手術前の画像検査で、転移しやすい性質の悪いがんか、転移しにくいおとなしいがんなのかを、9割ほど推定できるようになりました。多くの医療機関が、「2㎝以下のおとなしいタイプで、肺の表面寄りにあるがん」であれば部分切除(楔状(けつじょう)切除)を、「肺の内部にあるがん」であれば区域切除をしているようです。
◆拡大手術
肺がんが肺の周囲に浸潤している場合には、標準的治療ではがんを取り切ることができません。そのようなとき、がんが広がっている周辺の組織も含めて切除する手術をすることがあります。切除する範囲は、がんがどこまで広がっているかで異なりますが、肋骨、脊椎骨、横隔膜、心臓を含む心膜・心臓の一部(左心房)などに及ぶこともあります。この手術は、治癒が望めると考えられるときに行われます。
◆肺葉切除術
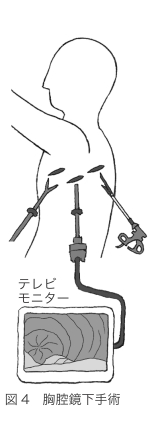
肺がんの標準的な手術は、がんのある肺葉1つを切除する肺葉切除術です。その症状にもよりますが、多くの場合、胸部を6~12㎝切開し、胸腔鏡を使った胸腔鏡補助下手術が行われます。
肺は、右側が3つ、左側が2つのブロックに分かれています。肺野(はいや)型肺がん(肺の奥の肺野末梢の細気管支や肺胞などに発生するがん)の手術では、がんのできている肺葉をブロックごと切除し、周囲のリンパ節をとってくる肺葉切除術+リンパ節郭清術が最も標準的な治療です。
リンパ節は脂肪組織の中に埋まっているので、リンパ節だけを取り除くことができません。そのため、リンパ節を取り除くことが必要なときは、脂肪組織も含めて一塊にして切除します。それを郭清(かくせい)といいます。
肺葉切除術では、一般に胸を6~12㎝前後切開し、肋骨の間から胸腔鏡を入れ、肺の中を直に見たり、カメラが捉えた画像をモニターで見たりして手術を進めます。これを胸腔鏡補助下手術といい、現在、最も広く行われている方法です。(図4)
◆放射線療法
肺がん治療では、放射線療法は手術と並ぶ代表的な局所療法です。たとえば、非小細胞肺がんのⅠ期で、何らかの原因で手術ができない人、どうしても手術を受けたくない人に対しては、治癒を目的として行われます。
最近では、Ⅰ期非小細胞肺がんに対する定位放射線療法が従来の照射方法より安全で効果があることが明らかになっています。ただし、現時点では標準手術(肺葉切除以上)が可能な人が、手術ではなく放射線療法を選択した場合、20%の方が、治療後3年以内に本来手術で取り切れる範囲に局所再発が起こることが示されており、手術が可能な人には積極的に推奨されません。
その一方で、何らかの原因で標準手術ができないⅠ期の人では、手術と並ぶ治療の選択肢となる可能性があります。放射線療法は、手術と異なり、直に体に傷をつけることがありません。ですから、高齢などのために、手術に耐えられるだけの体力がない人や、どうしても手術を受けたくない人などにも行えます。
また、Ⅲ期の非小細胞肺がんで手術や化学療法を受けられない人に対し、放射線治療を行ったり、化学療法や手術と併用したり、術前補助療法として化学療法との併用も行われます。
Ⅳ期の放射線療法は、主に転移のために生じている症状の緩和に用いられます。とりわけ、骨転移と脳転移に対して高い効果を発揮します。
●全身療法
肺がんの治療にはがんを直に叩く局所療法の他に、全身に作用を及ぼす全身療法があります。その代表が抗がん剤を用いた化学療法です。
◆小細胞がんの抗がん剤
小細胞肺がんは進行が速く、発見時には進行しているケースが多いのですが、抗がん剤が比較的効きやすいとされています。
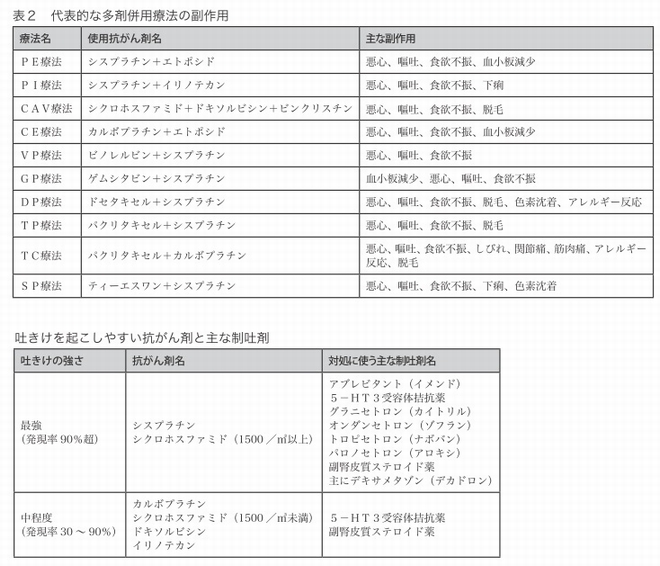
その小細胞肺がんの化学療法で、よく行われる多剤併用療法は次のとおりです。シスプラチン+エトポジトの「PE療法」。シスプラチン+イリノテカンの「PI療法」。シクロホスファミド+ドキソルビシン+ビンクリスチンの「CAV療法」。カルボプラチン+エトポシドの「CE療法」。「PE療法」と「CAV療法」の交代療法。
それらの副作用については「表2」に記しておきます。
◆非小細胞肺がんの抗がん剤
非小細胞肺がんは、一般に抗がん剤がよく効くがんというわけではありません。それでも、Ⅲ期以降の進行した病期では、手術だけで根治することはまずないとされており、病期に応じて化学療法を行ったり、放射線療法を併用したりします。
昨今では、分子標的治療薬の効果を予測できる検査が行われ、効果が期待できると判断された場合には、一次治療で分子標的治療薬を使うのが主流になっています。
その検査とは、がん細胞の細胞膜にあるEGFR(上皮成長因子受容体)とALK(未分化リンパ腫キナーゼ)です。EGFRの遺伝子変異が陽性の場合はEGFR阻害剤のゲフィチニブかエルロチニブを、ALK融合遺伝子転座が陽性の場合はALK阻害剤のクリゾチニブを使います。
また、EGFRやALKが陰性の場合や、これらの阻害剤が効かなくなったときには肺がん細胞の形(組織型)や全身状態、年齢などを考慮して抗がん剤を選びます。よく用いられるのは、プラチナ製剤のシスプラチンとカルボプラチンを中心にしたプラチナ併用療法です。それに組み合わせる抗がん剤は、パクリタキセル、ドセタキセル、ゲムシタビン、ビノレルビン、イリノテカン、ペメトレキセド、テガフール・ギメラシル・オテラシルカリウム配合、ナブパクリタキセルなどです。
手術で取り切れてⅠB期からⅢA期までと診断された患者さんには、術後の再発予防を目的とした補助療法として、抗がん剤を投与することが推奨されています。Ⅱ期・ⅢA期の患者さんにはプラチナ製剤併用の抗がん剤が、ⅠB期の患者さんにはテガフールウラシル配合剤が用いられます。とりわけ、ⅠB期の腺がんでのUFTの服用は、手術だけに比べて5年生存率が11・4%も高くなると報告されています。
おわりに
いずれにしても、患者さんが自分の体を全面的に任せられるのは、医師を信頼できればこそ。医師のほうでも、患者さんに信頼されているから、いろいろな情報を提供することができます。相互の信頼関係なくしては、いい治療を望めません。医師と充分なコミュニケーションを取りながら、ご自身が納得できる治療法を選択してください。









