がん治療(標準治療)の基礎知識
治療の流れを理解し、より適切な治療を受けるために
第14回 甲状腺がん
治る人が多い甲状腺がん
甲状腺は喉のそばにある小さな臓器で、甲状腺ホルモンを分泌する働きをしています(図1)。
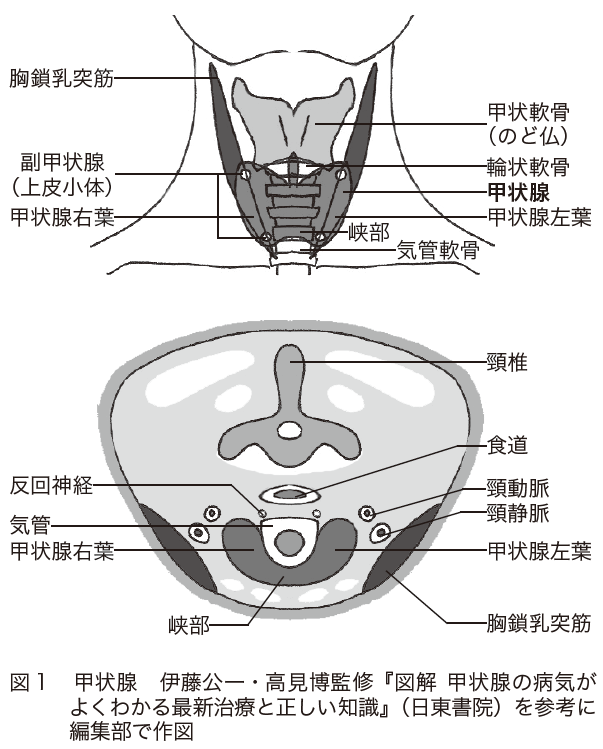
甲状腺ホルモンは、全身の新陳代謝や成長などに関わるホルモンです。
甲状腺にできる腫瘍の多くは良性腫瘍ですが、2割ほどが悪性の腫瘍です。甲状腺がんは、甲状腺の細胞から発生します。男女を比較すると、男性より女性が5倍ほど多くなっています。年代では50代以降に多いのですが、子どもや若い人にも発症します。
甲状腺がんの大部分はおとなしいがんで、命に関わるようなことはあまりありません。甲状腺がんと診断されても、96~98%の患者さんは治ります。
甲状腺がんは、乳頭がん、濾胞がん、低分化がん、未分化がん、髄様がんに分類されています。大部分を占めているのは乳頭がんと濾胞がんです(図2)。
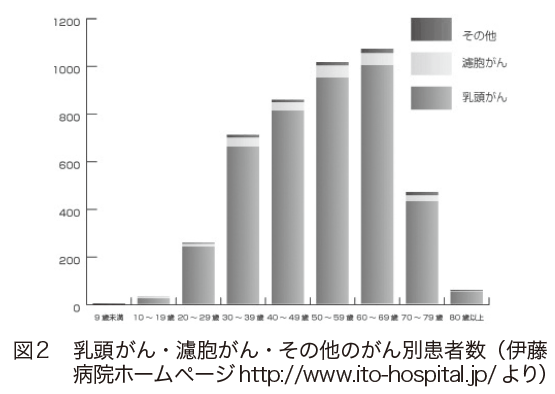
これらは分化がんと呼ばれ、おとなしい性質で進行もゆっくりです。それぞれ次のような特徴があります。
●乳頭がん……甲状腺ホルモンをつくる濾胞細胞から発生します。甲状腺がんの90%程度を占めています。進行の遅いおとなしい性質のがんです。リンパ節へ転移することがありますが、遠くの臓器に転移することは多くありません。触診でも超音波画像でも特徴的な所見があるため、診断がつきやすいのも特徴です。
●濾胞がん……濾胞細胞から発生します。甲状腺がんの5%程度を占めています。進行の遅いおとなしいがんです。触診でも画像検査でも良性腫瘍と所見が似ているため、区別がつきにくいのが特徴です。リンパ節への転移は少ないのですが、血流に乗って遠くの臓器に転移することがあります。
●低分化がん……乳頭がんや濾胞がんの細胞の中に、低分化の細胞を含んでいるがんです。分化がん(乳頭がん・濾胞がん)と未分化がんの中間的な悪性度を示します。
●髄様がん……乳頭がん、濾胞がん、低分化がんは濾胞細胞から発生しますが、このがんはカルシトニンというホルモンをつくる傍ぼ うろほう濾胞細胞から発生します。甲状腺がんの1~2%という特殊ながんです。髄様がんの3分の1は、遺伝が関係しています。
●未分化がん……非常に未熟な細胞であるため、進行が速く、転移しやすい悪性度の高いがんです。甲状腺がんの1~2%で、多くはありません。
検査と診断
甲状腺がんができても、甲状腺の機能には異常が出ないので、特別な症状は現れません。多くは甲状腺が腫れていることに気づいて受診します。健康診断などで頸動脈の超音波検査を受け、そのときに甲状腺の腫瘍が発見されるケースも増えています。
甲状腺がんの疑いがある場合には、まず医師が触診を行います。乳頭がんであれば、触診だけでも診断可能です。
続いて行われるのが超音波検査です。画像を見て、形の変化から、がんかどうかを判断します。
しかし、これでは甲状腺がんであると確定することはできませんし、がんの種類もわかりません。そこで、超音波画像を見ながら甲状腺に針を刺し、細胞を採取して調べる検査が行われます。エコー下穿刺吸引細胞診といいます(写真)。
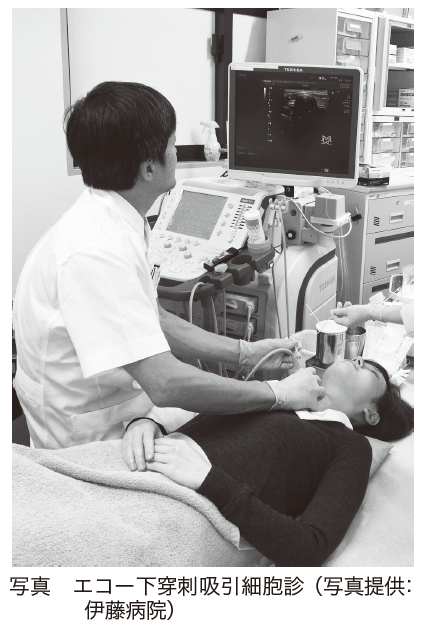
外来でできる検査です。
がんであることが明らかになった場合には、がんがどこまで広がっているかを見極める必要があります。そのために行われるのがCT検査です。リンパ節転移は超音波検査でもわかりますが、気管や食道への浸潤、肺など離れた臓器への転移を正確に調べるためには、CT検査が必要になります。
病期分類
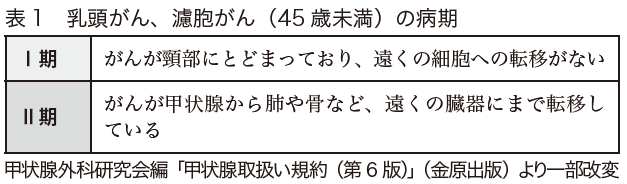
病気のこれからたどる経過の見通しを予後といいますが、甲状腺がんの予後には、患者さんの年齢が大きく関わっています。若い人の甲状腺がんは予後がよく、年齢が高くなると予後が悪くなります。そのため、乳頭がんと濾胞がんに関しては、病期(ステージ)分類が、45歳未満と45歳以上の2つに分けられています。
45歳未満の病期分類は、Ⅰ期とⅡ期しかありません(表1)。遠くの臓器に転移していても治るため、Ⅱ期なのです。
45歳以上の乳頭がんと濾胞がん、それに髄様がんは、Ⅰ期からⅣ期までに分類されます(表2)

未分化がんは、最初からⅣ期になります(表3)。

治療方針
甲状腺がんの治療では、手術が治療の第一選択となります。必要に応じて他の治療が加えられます。
■乳頭がん・濾胞がん
転移がなければ、手術を受けて治療が終了となります。がんのできている部位によっては、葉切除*1も可能です。
転移がある場合には、全摘手術をして、その後にアイソトープ治療(詳しくは後述)を行うことが勧められます。転移はないが、がんが局所的に甲状腺の外に出ていたり、気管や食道に入り込んでいたりする場合には、肉眼的にはきれいに取れていても、がん細胞が残っていることが考えられます。このような場合にも、全摘を行い、アイソトープ治療を併用することがあります。
手術をしたが、がんが残っている可能性がある場合には、再発を防ぐため、手術後にホルモン療法(詳しくは後述)を行います。
アイソトープ治療が効かない場合には、分子標的薬(詳しくは後述)による治療が行われます。
*1 葉切除:がんのある側(右葉・ま たは左葉)を切除すること。
■髄様がん
手術が行われます。遺伝性でない場合は、葉切除、亜全摘*2、全摘のいずれか、遺伝性の場合には全摘になります。
*2 亜全摘:一部を残して大部分を切除すること。
■未分化がん
分子標的薬による治療、放射線療法(外照射)、手術などを組み合わせた治療が行われます。
治療法
それぞれの治療法について、説明していきましょう。
■手術
鎖骨の少し上をしわに沿って切り、手術が行われます。甲状腺をすべて切除する「全摘」、片側だけ切除する「葉切除」、大部分を切除する「亜全摘」という方法があります(図3)
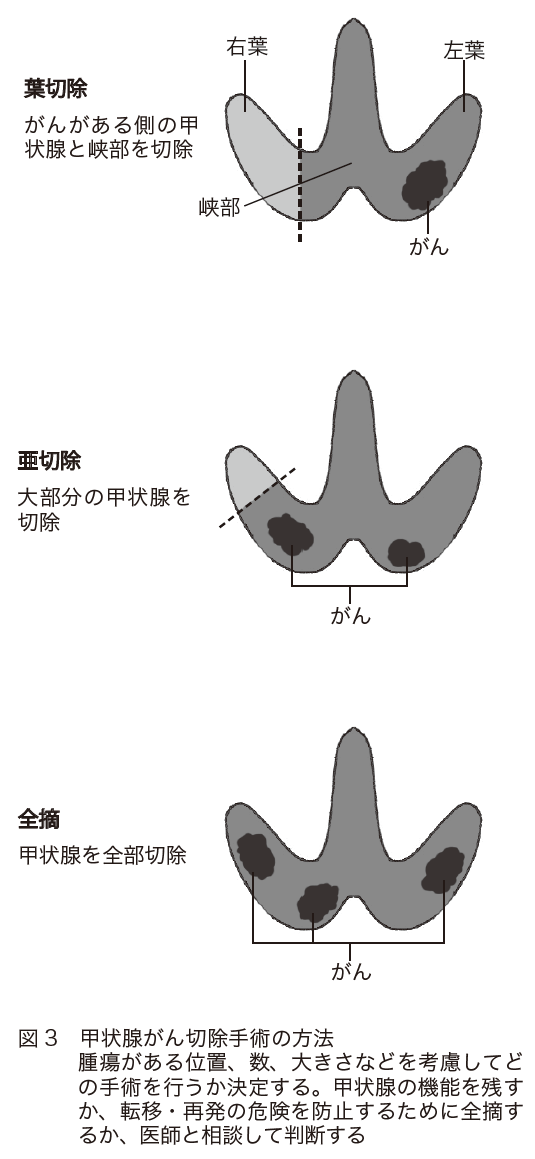
がんのできている部位、数、進行度などにより、適した方法が選択されます。アイソトープ治療を併用するためには、全摘が必要となります。
全摘した場合には、甲状腺ホルモンは分泌されなくなるので、手術後はホルモン剤をずっと服用する必要があります。甲状腺が部分的に残っていれば、ホルモンを分泌できる可能性があります。
必要に応じてリンパ節を切除します。また、気管や食道など、周辺の臓器に浸潤している場合には、それらの臓器を合併切除します。
患者さんは、手術した当日から歩くことができ、翌日から普通に食事をとることができます。入院期間は1週間程度です。
■アイソトープ治療
放射性ヨウ素内用療法ともいいます。甲状腺はホルモンの材料としてヨウ素を取り込む性質を持っています。手術で甲状腺を取り除いた後に放射性ヨウ素を服用すると、それは転移などで体内に残った甲状腺がんに取り込まれます。そして、その部分で放射線を出すことで治療効果を発揮します。
放射性物質を使用するため、特別の病室に入院して治療が行われます。
■ホルモン療法
甲状腺は脳下垂体が出すSH(甲状腺刺激ホルモン)の働きでホルモンを分泌します。このTSHは甲状腺がんにも働きかけ、増殖を促してしまいます。そこで、TSHの分泌をなるべく抑えることが、甲状腺がんの再発を防ぐのに役立ちます。
TSHの分泌を抑えるためには、甲状腺ホルモン剤を服用し、血中濃度を高い状態に保ちます。すると、それ以上の甲状腺ホルモンは必要ないと判断して、下垂体からのTSH分泌が下がるのです。手術後、再発の可能性が高い場合に行われます。
■分子標的薬治療
ソラフェニブ、レンバチニブ、バンデタニブという3種類の薬剤があります。がんの増殖に関係する分子を標的とし、その働きを抑えることで治療効果を発揮します。がんが小さくなりますが、完全に消えてしまう状態にはなりません。進行させないことで、普通に生活できる状態にするための治療です。
分子標的薬が登場する前、通常の抗がん剤による治療が行われたことがありますが、効果を発揮した抗がん剤はありませんでした。
治療による合併症
甲状腺の後ろ側には、声帯を動かす働きをする反回神経が通っています。この神経は甲状腺がんが浸潤することで障害されることもありますし、手術によって傷つくこともあります。神経は2本ありますが、1本が傷つくと声がかすれます。2本とも傷つくと、声帯が動かなくなって閉じてしまい、息ができないために気管切開が必要になります。
手術の前には、神経が障害されていないかを調べておきます。画像検査では見えないので、内視鏡で声帯の動きをチェックします。合併症が起きた場合、それが病気によるものか、手術によるものかを明確にするためにも、手術前に声帯をチェックしておくことが勧められます。
経過観察
手術後は、1~2カ月に1回の経過観察が必要です。手術の傷が落ち着き、ホルモン剤など薬の量も決まれば、そこからは6カ月に1回程度の間隔で経過観察していきます。
多くのがんでは、5年生存、10年生存が治癒の目安とされています。しかし、進行が遅い甲状腺がんは、10年たっても、20年たっても、再発してくることがあります。したがって、「もう再発の心配はありません」と言い切ることはできないのです。











