(監修:順天堂大学医学部附属順天堂医院
がん治療センターセンター長・特任教授 鶴丸 昌彦先生)
1.食道がんとは
- 2.食道がんの治療について次のページ »
- 3.食道がんに関する記事一覧/先進医療/医療機関情報次々のページ »
1-1.食道がんとは
- がんが粘膜下層に達すると転移の確率が高くなる。
- 日本人の食道がんの90%以上は扁平上皮がん。
- 扁平上皮がんは、アルコール、喫煙、熱い食事などが危険因子。
- 女性より男性に多いのが特徴。
食道は咽頭と胃の間をつなぐ管状の臓器で、長さは約25㎝あります。その大部分は胸部にありますが、一部は頸部や腹部にも位置しています。食道がんは、食道の粘膜から発生するがんです。
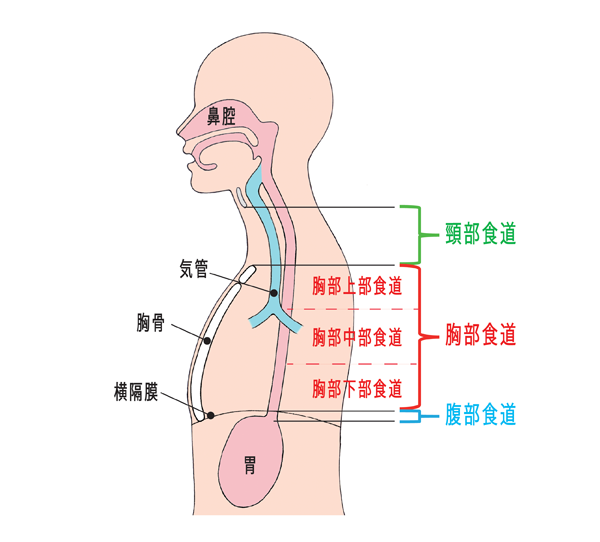
食道がんは、がんのできている部位によって、頸部食道がん、胸部食道がん、腹部食道がんに分類されます。さらに、胸部食道がんは、胸部上部食道がん(胸骨上端~気管分岐部間)、胸部中部食道がん(気管分岐部~食道胃接合部<食道と胃のつなぎ目>の上半分)、胸部下部食道がん(気管分岐部~食道胃接合部<食道と胃のつなぎ目>の下半分の胸の部分)に分けられます。食道がんの発生が最も多いのは胸部中部で、胸部下部、胸部上部、頸部、腹部と続きます。
(図) 「食道がんの位置」
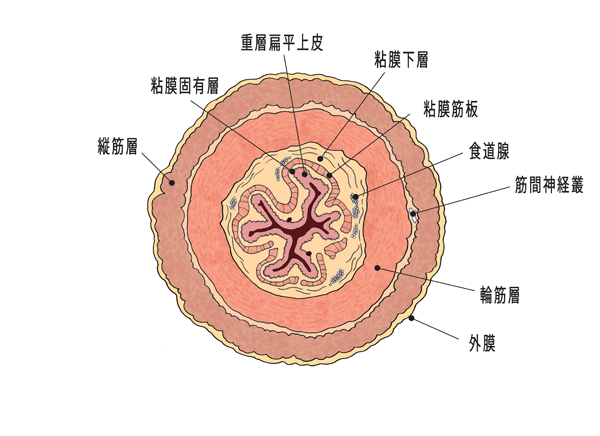
食道の壁は、内側から、粘膜、粘膜下層、固有筋層、外膜という4層から成っています。さらに、粘膜は、粘膜上皮(重層扁平上皮)、粘膜固有層、粘膜筋板に分けられます。食道がんは、粘膜を覆っている粘膜上皮から発生し、食道壁の外側に増殖していきます。粘膜固有層や粘膜下層にはリンパ管や血管が豊富にあるため、がんがここまで達すると、がん細胞がリンパ液や血液に運ばれて行き、リンパ節転移や他の臓器(肺、肝臓、骨など)への転移が起こります。また、増殖したがんが食道壁を貫き、周囲の気管や気管支、肺、大動脈などに入り込むことがあります。これが浸潤です。
(図) 「食道壁の断面」
食道がんには、扁平上皮がん、腺がんといった種類があります。日本人の食道がんの90%以上は扁平上皮がんですが、欧米人の食道がんは腺がんが60~70%を占めています。扁平上皮がんは、アルコール、喫煙、熱い食事などが危険因子となります。腺がんの大部分は、胃液が食道に逆流することが発生に影響しています。
国立がん研究センターの「最新がん統計」によれば、食道がんの年間の罹患数(その年に食道がんと診断された人数)は、男性が18583人、女性が3382人で、計21965人となっています(2012年部位別がん罹患数全国推計値)。男性に多いのが特徴です。また、食道がんによる年間の死亡数は、男性が9629人、女性が1947人で、計11576人です(2014年部位別がん死亡数)。食道がんの5年相対生存率(食道がんと診断された人のうち、5年後に生存している人の割合が、日本全体で5年後に生存している人の割合に比べ、どの程度かを表す)は、男性で36.0%、女性で43.9%でした(2006~2008年診断例)。
(図)がん種別5年生存率
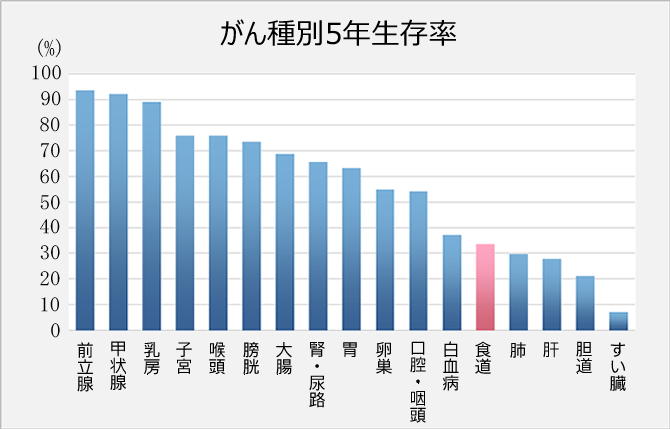
(引用:全国がん罹患モニタリング集計 2003-2005年生存率報告
独立行政法人国立がん研究センターがん研究開発費「地域がん登録精度向上と活用に関する研究」平成22年度報告書)
(図)食道がんステージ別生存率
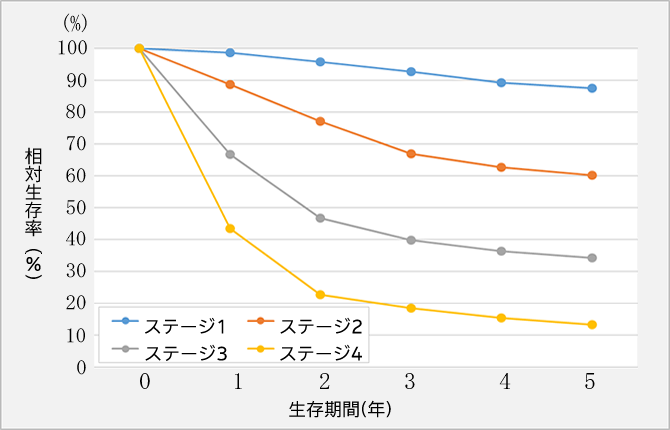
(引用:全国がん(成人病)センター協議会の生存率共同調査(2015年8月集計)による)
1-2.食道がんの検査と診断
- バリウムを飲む食道造影検査で異常が無くても、食道がんが見つかることがある。
- 新しい内視鏡(NBI内視鏡)検査で小さな食道がんが見つかりやすくなっている。
食道がんを発見するために重要なのは内視鏡検査です。バリウムを飲んでX線撮影をする食道造影検査もありますが、小さながんを見つけるのは困難です。そのため、食道造影検査で異常が見つからなくても、内視鏡で小さな食道がんが見つかることがあります。
内視鏡でがんを見やすくするために、粘膜をヨード染色する方法があります。ヨード液をかけると正常な部分は茶色に染まりますが、がんのできている部分は染まらないので、はっきりと見分けることができます。
新しい方法としては、NBI(狭帯域光観察)内視鏡があります。青と緑の光を当てて粘膜を観察する内視鏡で、この方法だと、浅い層の毛細血管の状態を見ることができます。がんができていると血管が増えて乱れているため、どこにがんがあるのかがわかります。この検査法が普及したことで、初期の小さながんが見つかりやすくなりました。
食道がんと確定診断を下すためには、生検による病理検査が必要です。粘膜に発生したがんが、どこまで達しているかを調べるために、超音波内視鏡検査(EUS)が行われます。転移や浸潤*の状態を調べるために、CT検査、MRI検査やPET-CT検査などの画像検査が行われます。
*浸潤:がんが組織や臓器の内部に広がっていくこと
(表) 「発見するための検査」
| 検査名 | 検査のやり方 | 検査でわかること |
| 食道造影検査 | 造影剤のバリウムを飲み、食道を通過するところをX線撮影する。 | がんの有無、できている部位、大きさなどがわかる。 |
| 内視鏡検査 | 内視鏡を食道に挿入し、粘膜を観察する。ヨード染色や狭帯域光を利用することで、がんを見つけやすくなる。 | がんの有無、できている部位、大きさ、広がり、表面の形状などがわかる。 |
(表) 「確定診断するための検査」
| 検査名 | 検査のやり方 | 検査でわかること |
| 食道生検 | 内視鏡を使って患部の細胞組織を採取し、それを顕微鏡で観察する。 | がんかどうかが明らかになる。 |
(表) 「治療を進めるための検査」
| 検査名 | 検査のやり方 | 検査でわかること |
| 超音波内視鏡検査 | 内視鏡の先端から超音波を発信し、周囲の状態を画像化する。 | がんが食道壁のどこまで達しているか、周囲のリンパ節への転移の有無、周囲の臓器への浸潤の有無や程度などがわかる。 |
| CT(コンピュータ断層撮影)検査 | X線を利用して体内を断層画像として描き出す。 | 転移や浸潤の有無や程度がわかる。 |
| MRI(磁気共鳴画像)検査 | 磁気を利用して体内を断層画像として描き出す。 | 転移や浸潤の有無や程度がわかる。 |
| PET-CT検査 | アイソトープを組み込んだグルコースが、がんに集まり描出する。 | 原発巣や転移の有無がわかる。 |
1-3.食道がんの状態を理解するための基礎知識
患者さんが本当に納得できる治療を受けるためには、治療法の大きな流れと診断のポイント、ご自身の体の状態について、しっかり理解しておくことが大切です。そのうえで、ご自身がこれからどのように生きたいかを考え、医師とよいコミュニケーションをとりながら、治療法を選んでください。
次のような点についてチェックすると、現状の把握や今後の治療法の検討に便利です。
(表)「チェックリスト」
| チェック項目 | それを知る意義 |
| がんのできている部位 | 病期(ステージ)の診断や、治療法の選択に必要。 |
| がんの大きさ | |
| がんの深達度(がんの広がり) | |
| リンパ節転移の有無と程度 | |
| 遠隔臓器転移の有無 | |
| がんが粘膜内のどこまで達しているか | 内視鏡治療を選択するかどうかの判断に必要。 |
1-4.食道がんの進行度
- がんの深達度、リンパ節転移、遠隔臓器転移の3つの要素で進行度を判定する。
- 粘膜内にとどまるがんは、深達度でさらに3段階に分類される。
がんの深達度、リンパ節転移の有無と範囲、遠隔臓器転移の有無によって、病期(ステージ)が0期~Ⅳ期に分けられます。
がんの深達度に関しては、がんが粘膜内にとどまる場合はT1a、粘膜下層にとどまる場合はT1b、固有筋層にとどまる場合はT2、食道外膜まで広がる場合はT3、食道周囲の組織まで広がる場合はT4とします。リンパ節転移は、リンパ節転移なしがN0、転移がある場合は、リンパ節のどこまで転移しているかによってN1~N4とします。離れた臓器への転移は、ない場合はM0、ある場合はM1とします。
(表) 「食道がんの病期」
| N,M因子→ T因子↓ |
N0 | N1 | N2 | N3 | N4 | M1 |
| T0,T1a | 0 | Ⅱ | Ⅱ | Ⅲ | Ⅳa | Ⅳb |
| T1b | Ⅰ | Ⅱ | Ⅱ | Ⅲ | Ⅳa | Ⅳb |
| T2 | Ⅱ | Ⅱ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T3 | Ⅱ | Ⅲ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T4a | Ⅲ | Ⅲ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T4b | Ⅳa | Ⅳa | Ⅳa | Ⅳa | Ⅳa | Ⅳb |
T4a:胸膜、心膜、横隔膜、肺、胸管、奇静脈、神経
T4b:大動脈(大血管)、気管、気管支、肺静脈、肺動脈、椎体
日本食道学会編『臨床・病理 食道癌取扱い規約(第11版)』(金原出版)より一部改変
(表) 「食道がんの進行度分類」
①「T 因子(がんの広がり)」
| T1a | がんが粘膜内にとどまる |
| T1b | がんが粘膜下層にとどまる |
| T2 | がんが固有筋層にとどまる |
| T3 | がんが食道外膜に広がっている |
| T4 | がんが食道周囲の組織まで広がっている |
②「N分類(リンパ節への転移の状態)
| N0 | リンパ節転移がない |
| N1 | 第1群リンパ節のみに転移がある |
| N2 | 第2群リンパ節まで転移がある |
| N3 | 第3群リンパ節まで転移がある |
| N4 | 第3群より遠いリンパ節に転移がある |
*リンパ節転移:1〜4群リンパ節をがんのある場所からどのくらい離れているかによって分類しており、近いものから1群、2群、3群、4群と呼ぶ。
③M因子(遠隔臓器転移)
| M0 | 遠隔臓器転移がない |
| M1 | 遠隔臓器転移がある |
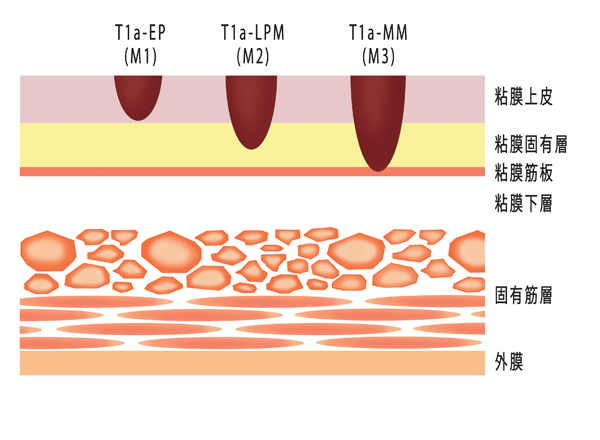
がんが粘膜内にある0期の食道がんは、がんが粘膜上皮にとどまるT1a-EP、粘膜固有層にとどまるT1a-LPM、粘膜筋板に達しているT1a-MMの3つに分類されています。
(図)「食道粘膜がんの進達度分類」
1-5.食道がんの再発
- 食道がんはリンパ節転移を起こしやすく、それが再発の重要な原因になる。
治療によって食道がんを取り除いたとしても、再発することがあります。がんをすべて取り除けたように見えても、画像検査で写らない程度の微小ながんが、残っていることがあるからです。時間の経過に伴ってそれが増殖してくることで、再発が発見されます。食道がんはリンパ節に転移しやすいという特徴があるため、それが再発の原因となることがあります。










