(監修:国立がん研究センター副院長・肝胆膵外科科長 島田和明先生)
1.胆道がんとは
1-1.胆道がんとは
- 胆道がんは、肝臓と十二指腸の間をつなぐ胆汁の通り道に発生するがんで、できる部位によって現れる症状が違い、治療法も異なる。
- 胆道がんの多くは、黄疸(おうだん)などの症状が現れることで発見される。
胆道とは胆汁の通り道のことです。この胆道に発生するがんを総称して「胆道がん」と呼んでいます。胆汁は肝臓でつくられる消化液で、最終的に十二指腸に排出され、食べたものを消化するのに使われます。肝臓と十二指腸の間をつないでいるのが胆道で、各部位にそれぞれ名称がついています。がんが胆道のどこにできるかによって、現れる症状も、必要となる治療法も異なってきます。
図:「肝外胆管の区分・名称」
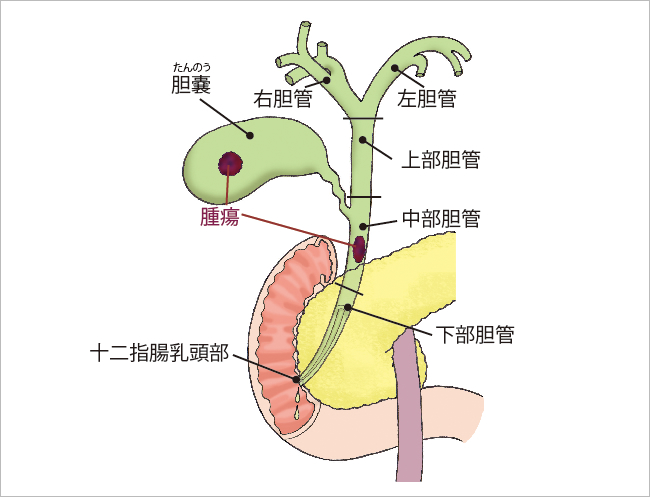
肝臓でつくられた胆汁は、肝臓の中に張りめぐらされている「肝内胆管」を通って集められ、肝臓外の「肝門部胆管」で1本に合流します。胆汁は「上部胆管」を通り、「胆のう管」と合流して、「中下部胆管」へと流れていきます。下部胆管は、十二指腸乳頭部で、膵臓内を通る膵管と合流します。そして、胆汁は膵液とともに十二指腸に排出されます。中下部胆管を「遠位胆管」と呼ぶこともあります。
胆道がんは、胆のうを含めた胆汁の通り道に発生するがんです。肝臓内に張りめぐらされた肝内胆管に発生するがんは、胆管に発生するがんですが、肝臓がんに含める場合と、胆道がんに含める場合があります。ここでは、肝門部から十二指腸の乳頭部までにできる胆道がんを中心に解説します。
胆道がんの多くは、黄疸(おうだん)などの症状が現れることで発見されます。がんによって、胆汁の通り道が塞がれると、胆汁が胆管内に停滞することになります。すると、胆汁に含まれているビリルビンという黄色の色素が血液内に入り、皮膚や白目の部分が黄色く変色する黄疸(おうだん)という症状を引き起こすのです。
黄疸(おうだん)の現れ方は、がんのできている部位によって違ってきます。胆道の下流のほうにできた場合には症状が現れやすいのですが、肝門部の合流点より上や、胆のうにできた場合には、症状が現れにくいという特徴があります。
胆道がんは、多くのがんの中でも、比較的治りにくい部類に入ります。がん研究振興財団がまとめた『がんの統計’14』によれば、胆道がん(胆のう・胆管がん)の5年相対生存率(胆道がんと診断された人で5年後に生存している人の割合を、日本全体で5年後に生存している人の割合で割って求めた値)は、21.1%となっています。
図:がん種別5年生存率
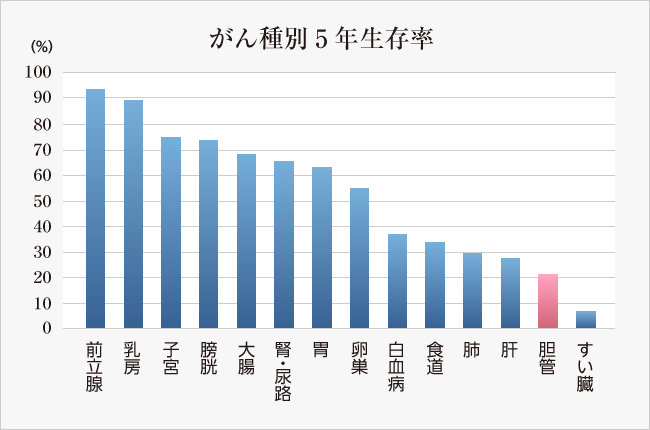
(引用:全国がん罹患モニタリング集計 2003-2005年生存率報告
独立行政法人国立がん研究センターがん研究開発費「地域がん登録精度向上と活用に関する研究」平成22年度報告書)
1-2.胆道がんの検査
- 胆道がんが疑われる場合、まず血液生化学検査と腹部超音波検査が行われる。外来ですぐに行える検査である。
- CT検査とMRI検査では、がんの有無、できている部位、がんの大きさなどを知ることができる。
- 治療を進めるために、超音波内視鏡検査や直接胆道造影検査が行われることがある。
胆道がんが疑われる場合の検査は、3段階に分けて進められます。
図:「診断手順のフローチャート」

(エビデンスに基づいた胆道癌診療ガイドラインを一部参照して作成)
1.発見するための検査
最初に行われるのは、「血液生化学検査」と「腹部超音波検査」です。血液生化学検査では、黄疸(おうだん)の原因となるビリルビンの値や、胆道系酵素の値などが調べられます。また、腫瘍マーカー(CA19-9やCEA)も調べます。腹部超音波検査は、腫瘍ができているかどうか、胆管が拡張しているかどうかなどを調べるのに適しています。外来の診察室で行える画像検査です。
| 検査の種類 |
内容 |
| 血液生化学検査 |
胆道が閉塞すると、血液中に胆汁の色素であるビリルビンが増加したり、胆道系酵素であるALPやγ‐GTPの値が上昇したりする。診断の補助的な検査として、腫瘍マーカーのCA19-9やCEAも調べる。
|
| 腹部超音波検査 |
超音波を発信する機器を体表に当て、腹部を画像化する検査。肝臓の内部、周辺の腫瘤や胆管の拡張などを見つけることができる。外来で比較的簡単にできる。 |
2.確定診断のための検査
次の段階で行われる検査は「CT検査」と「MRI検査」です。これらの検査では、腫瘍の有無、できている部位や大きさを調べることができます。
黄疸がある場合には、これらの検査の後、黄疸に対する治療が行われます。その際に、がんの組織を採取し、それを顕微鏡で調べる組織診を行うことが推奨されています。ただし、病変部が胆のうにある場合には、組織を採取するのが困難なので、胆管に病変部がある場合ほど、組織診を強く推奨されているわけではありません。
| 検査の種類 |
内容 |
| CT(MDCT)検査 |
体の周囲から放射線を照射し、コンピュータ処理することで体内の断層画像が得られる。腫瘍の有無、大きさ、できている部位、広がりを調べることができる。胆管の拡張程度や部位も調べることができる。最近はMDCT(マルチスライスCT)によって、腫瘍がどの程度周囲に浸潤しているかもわかるようになってきた。
|
| MRI検査 |
磁気を利用して体内の断層画像が得られる検査。腫瘍の有無、大きさ、できている部位、広がり、胆管の拡張などを調べることができる。CTとは得られる情報が異なるため、両方行われることがある。
|
| 組織診 |
画像検査で腫瘍のように見える部分の組織を採取し、顕微鏡で調べ、がんであるかを確認する。炎症性変化や結石で胆管が詰まる場合もあるため。 |
3.治療を進めるための検査
胆管がんであることがはっきりした場合には、治療を進めるために精密検査が必要となる場合があります。行われるのは「直接胆道造影」や「超音波内視鏡検査」です。直接胆道造影は、胆道がんの広がりを調べるのに有効です。超音波内視鏡検査は、病変部の近くから超音波を発信するため、がんの広がりをより詳しく調べることができます。
| 検査の種類 |
内容 |
| 直接胆道造影検査 |
胆管に造影剤を注入して、X線撮影を行う検査。胆管の広がりを観察することができる。内視鏡を口から十二指腸まで入れ、十二指腸乳頭部からカテーテルを挿入して造影剤を注入するERCP(内視鏡的逆行性胆管膵管造影)と、腹部の皮膚から肝臓を経由して胆管に直接針を入れ、造影剤を注入するPTC(経皮経肝胆道造影)という方法がある。
|
| 超音波内視鏡検査 |
先端に超音波検査装置がついている内視鏡を十二指腸に入れ、そこから超音波を発信して周囲を画像化する検査。体外から超音波を当てる腹部超音波検査に比べ、病変部の近くから超音波を当てるため、より鮮明な画像が得られる。
|
1-3.胆道がんの状態を理解するための基礎知識
患者さんが本当に納得できる治療を受けるためには、治療法の大きな流れと判断ポイント、ご自身の体の状態について、しっかり理解しておくことが大切です。その上で、ご自身がこれからどのように生きたいかを考え、医師とより良いコミュニケーションをはかりながら、治療法を選んでください。
受診の前後に、次のようなチェックリストを用意して記載していくと、現状の把握や今後の治療法の検討に便利です。
| チェックリスト |
| チェック項目 |
それを知る意義 |
| がんの個数 |
病気の状態をより正確に把握するために重要な項目。 |
| がんの大きさ |
| 脈管浸潤の有無 |
| リンパ節転移の有無 |
| 遠隔転移の有無 |
※脈管浸潤=がん細胞がリンパ管、あるいは血管に浸潤していること
表:「肝門部領域胆管がんの病期」
日本肝胆膵外科学会編「臨床・病理 胆道癌取扱い規約 2013年(第6版)」(金原出版)より作成
胆道がんの進行度
- がんのできている部分により、肝門部領域胆管がんと遠位(中下部)胆管がんに分けて診断基準が定められている。
胆道がんの進行度は、がんの大きさ、周囲への広がり、リンパ節や他の臓器への転移の有無によって決まります。胆道がんについては、肝門部領域胆管がんと遠位(中下部)胆管がんで、それぞれ病期が分類されています。
表:「肝門部領域胆管がんの病期」

※肝実質:肝臓の中で血管と胆管以外の部分。肝細胞。
表:「遠位(中下部)胆管がんの病期」

表:「遠位胆管がんの病期」
日本肝胆膵外科学会編「臨床・病理 胆道癌取扱い規約 2013年(第6版)」(金原出版)より作成
1-4.胆道がんの再発
- 切除手術が行えた場合でも、手術後にがんが再発してくることがある。
胆道がんの治療がうまくいき、画像検査などで確認できるがんがなくなったとしても、その後、再びがんが出現してくることがあります。これが再発です。再発する部位によって、切除した部位の近傍に再発してくる「局所再発」、腹膜に種を播いたように点々とがんが発生してくる「腹膜播種(ふくまくはしゅ)」、他の臓器に起きてくる「遠隔転移」があります。再発は、手術後5年間は起こる可能性があり、特に多いのは最初の2年間です。
胆道がんに関する主な公開記事
島田和明先生(国立がん研究センター副院長・肝胆膵外科科長)が胆道がん治療の基礎知識について解説しています。
免疫力を高める方法が変わる,世界的に注目を集める話題を取材。最新医薬品開発から患者にやさしい方法まで。
免疫の状態をよくすることでがんの闘病を支える。補完代替医療の特別講演を取材レポート。
あなたにおススメの記事はこちら
<Web公開記事>
がんの治療効果を高めるには、免疫抑制を解除し、低下した免疫力を回復させることが重要であるということが明らかになってから、この分野の研究は急速に進みつつある。第52回「日本癌治療学会」において、免疫抑制細胞の異常増殖を抑える方法の研究が、着々と進んでいることが言及されている。
<Web公開記事>
ハイパーサーミア(がん温熱療法)装置「サーモトロンRF – 8」、改良型電磁波加温装置「ASKI RF–8」を開発した、元株式会社山本ビニター専務取締役、現株式会社ピー・エイチ・ジェイ取締役最高技術部長・山本 五郎(いつお)氏にお話を伺いました。
<Web公開記事>
免疫力改善成分ごとに、ヒト臨床試験の論文について、紹介しています。
【特集】「新連載」山田邦子の がんとのやさしい付き合い方・人気の記事
<Web公開記事>
乳がんを経験された山田邦子さんが、がん患者さんが安心して治療に臨める情報を発信
<Web公開記事>
がん患者さんのQOL(生活の質)をいかに維持していくか、小林製薬株式会社中央研究所でがんの免疫研究を続けている松井保公さんにお話を伺いました。
<Web公開記事>
テレビでおなじみの南雲吉則先生が提唱する「がんから救う命の食事」を中心に、がん患者さんとそのご家族にも役立つ、がん予防のための「食の在り方」について、話を伺った。















