がん治療(標準治療)の基礎知識
治療の流れを理解し、より適切な治療を受けるために
第10回 子宮がん(子宮頸がん・子宮体がん)
子宮にできるがんには、子宮頸部に発生する「子宮頸がん」と、子宮体部に発生する「子宮体がん」があります。発生する部位が異なるだけでなく、がん細胞の種類も違いますし、検査法や治療法も異なります。そこで、2つに分けて解説していきます。
子宮頸がん
●子宮頸がんとは
子宮の腟に近い部分を子宮頸部といいます。この子宮頸部から発生するがんが子宮頸がんです(図1)。
![図1 子宮頸部と子宮体部がんの発生する場所
[子宮体がん]
子宮の奥にある体部のうちの内膜から発生する
[子宮頸がん]
子宮頸部の上皮(表面の細胞)から発生する](https://gan-senshiniryo.jp/wordpress/wp-content/uploads/2016/05/cervical_cancer_1.gif)
多くはヒトパピローマウイルスの感染が関係して起こります。かつては30歳代後半から40歳代が中心でしたが、最近はこの病気に罹患する年齢が若年化し、20歳代での発症が増えています。
●検査
子宮頸部は子宮の腟側に位置するので、検査しやすいのが特徴です。次のような検査が行われます。
◆頸部細胞診……子宮頸部の表面をブラシのような器具でこすり、細胞を採取します。細胞を顕微鏡で観察し、異常な細胞がないかどうかを調べます。
◆内診・クスコ診……腟側から子宮を観察し、腹部を触って硬さなどを調べます。クスコという器具を使い、子宮口を開いて中を観察するのがクスコ診です。
◆組織診……子宮頸部の疑わしい部位の組織を小さく切り取り、顕微鏡で調べます。がん細胞が見つかれば、子宮頸がんの確定診断となります。
◆コルポスコピー……コルポスコピーという拡大鏡で子宮頸部を観察します。拡大して見ながら組織を採取することもあります。
◆経膣超音波検査……腟に入れた器具から超音波を発信し、周囲を画像化します。
◆MRI検査……がんの大きさや、周囲への浸潤の程度を調べます。
◆CT検査……リンパ節転移や遠隔転移の有無を調べます。
●病期
がんの進行の程度から病期(ステージ)を診断します。
◆Ⅰ期……がんが子宮頸部に限局しています。
◆Ⅱ期……がんが子宮頸部を越えて広がっていますが、骨盤壁、腟壁の下3分の1には達していません。
◆Ⅲ期……がんが骨盤壁や、腟壁の下3分の1に達しています。
◆Ⅳ期……小骨盤腔を越えて広がるか、膀胱や直腸の粘膜にも広がっています。
病期はさらに細かく分類され(表1、図2)、病期に応じた治療が行われます。
図1 子宮頸部と子宮体部がんの発生する場所
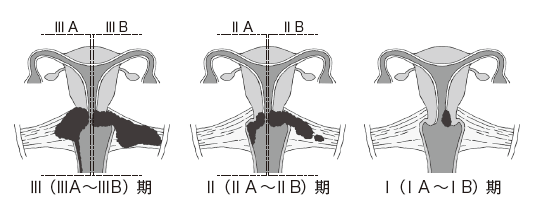
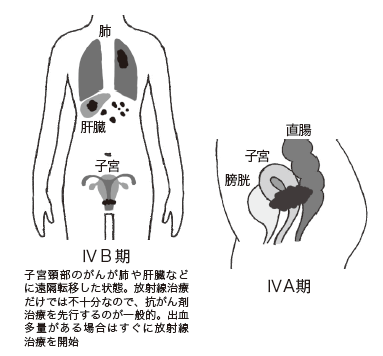
表1 子宮頸がんの進行期と標準的な治療法
(進行期にかかわらず、高齢者や合併症の多い患者さんには放射線治療を行う)
| 進行期 | 進行期の状態 | 標準的な治療法 |
|---|---|---|
| 上皮内がん | がんが子宮頸部の上皮内にとどまっている状態 | 円錐切除術、あるいはレーザー蒸散術、あるいは単純子宮全摘術 |
| ⅠA期 | がんが上皮の下の膜(基底膜)を破って5㎜以内まで広がる | ⅠA1期は円錐切除術あるいは単純子宮全摘術(あるいは準広汎子宮全摘術)、ただし腺がんの場合は骨盤リンパ節郭清術も考慮 ⅠA2期は準広汎子宮全摘術+骨盤リンパ節郭清術 |
| ⅠB期 | がんがさらに基底膜から5㎜を越えて広がる | ・広汎子宮全摘術+骨盤リンパ節郭清術+両側付属器切除術(ⅠB期の扁平上皮がんで若い人の 場合、卵巣は残すことが多い) あるいは ・ⅠB1期とⅡA1期は放射線治療 ・ⅡB期、腫瘍径が4㎝以上のⅠB 2期やⅡA2期は同時化学放射線療法 |
| Ⅱ A 期 | がんが腟の上3分の2まで広がる | |
| ⅡB期 | がんが子宮を支える組織(子宮傍組織)まで広がり骨盤壁には至らない | |
| ⅢA期 | がんが腟の下3分の1まで広がる | 同時化学放射線療法 |
| ⅢB期 | がんが子宮傍組織まで広がり骨盤壁にまで至る | |
| ⅣA期 | がんが子宮に隣接した膀胱や直腸まで広がる | 化学療法を先行してから放射線治療、あるいは同時化学放射線療法 |
| ⅣB期 | がんが肺や肝臓など、子宮から離れている場所に広がる |
出所:日本産科婦人科学会編『子宮頸癌取扱い規約第3版』(金原出版)より作成
●治療
子宮頸がんの治療では、手術、放射線療法、化学放射線療法、化学療法が行われます。病期に応じた適切な治療法が推奨されています(表1)。治療法に選択肢がある場合には、病期の他、年齢、全身状態、妊娠出産の希望の有無、といったことを考慮して選択します。その際に最も重視すべきなのは、がんを治して命を守ることです。
治療①手術
子宮頸がんの治療では、次のような手術が行われます。
◆子宮頸部円錐切除術……子宮頸部を円錐状に切除します(図3)。
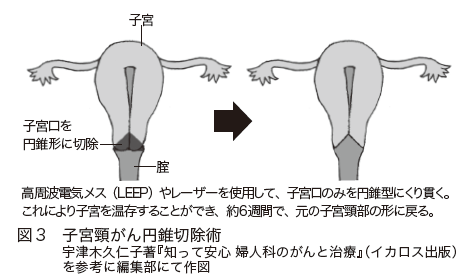
◆単純子宮全摘出術……子宮だけを摘出する手術です。
◆準広汎子宮全摘出術……単純子宮全摘出術と広汎子宮全摘出術の中間的な手術です。子宮を支える組織の一部や腟壁の一部も切除します。
◆広汎子宮全摘出術……子宮、腟壁の一部、子宮を支える組織など広い範囲を切除し、骨盤内リンパ節を郭清します。
手術後に妊娠出産が可能なのは、子宮頸部円錐切除術の場合です。子宮を切除する手術を行えば、妊にんようせい孕性(妊娠出産の可能性)は失われます。ただ、比較的初期のⅠB1期で、がんが小さい場合には、広汎子宮頸部摘出術という子宮を残す手術が可能な場合があります。子宮頸部を広汎に切除し、腟と子宮体部を縫合します。ただし、この治療を選択する場合には、リスクを十分に理解する必要があります。
治療②手術以外の治療
手術以外の治療としては、放射線療法、化学放射線療法、化学療法があります。
◆ⅠB1期とⅡA1期……手術のほかに放射線療法が行われることがあります。手術でも放射線療法でも治療成績は同じです。
◆◆ⅠB2期とⅡA2期……手術か化学放射線療法が行われます。放射線療法に化学療法を併用すると、抗がん剤によって放射線の感受性が向上します。
いずれの場合も、再発のリスクが高ければ手術後に補助化学療法が行われます。
◆ⅢA期とⅢB期……手術は行われません。放射線療法単独より、化学放射線療法のほうが効果的です。
◆Ⅳ期……化学療法が行われます。
化学放射線療法や化学療法で使える抗がん剤の種類は多いのですが、代表的なのは次のような併用療法です。扁平上皮がんの場合と腺がんの場合で使い分けます。
◆扁平上皮がん……「イリノテカン+ネダプラチン併用療法」や「パクリタキセル+シスプラチン併用療法」などが行われます。
◆腺がん……「ドセタキセル+カルボプラチン併用療法」などが行われます。
Ⅳ期の治療では、1次治療としてこれらの併用療法が行われ、それでも進行した場合には、他の抗がん剤が使用されます。
子宮体がん
●子宮体がんとは子宮体がんは、子宮の奥の子宮体部から発生するがんで(図1)、50〜60歳代の閉経後の女性に多いのが特徴です。月経で子宮内膜が毎月剥がれ落ちていると、そこにがん細胞が増殖しにくいのです。したがって、若くても月経不順などがあれば、リスクが高くなります。
子宮頸がんのように検診は普及していません。子宮体部から細胞を採取するのは痛みを伴うためです。50歳以上で1年以内に不正出血があった人は、細胞診を自治体の検診などでも受けることができます。
●検査
◆内膜細胞診……子宮内膜の細胞を採取し、顕微鏡でがん細胞の有無を調べます。痛みがあります。
◆内診……腟側から子宮を観察し、腹部を触って硬さなどを調べます。
◆組織診……子宮体部の疑わしい部位から内膜の組織を採取し、それを顕微鏡で調べます。この検査でがん細胞が見つかれば、子宮体がんの確定診断となります。
◆経膣超音波検査……腟に入れた器具から超音波を発信し、周囲を画像化します。がんが周囲にどの程度広がっているかがわかります。
◆MRI検査……がんの大きさや、周囲への浸潤の程度を調べます。
◆CT検査……リンパ節転移や遠隔転移の有無を調べます。
●病期
◆Ⅰ期……がんが子宮体部に限局しています。
◆Ⅱ期……がんが子宮頸部に浸潤しています。
◆Ⅲ期……がんが子宮外に広がっていますが、骨盤を越えて外には広がっていません。
◆Ⅳ期……がんが骨盤を越えて広がるか、膀胱や腸の粘膜に浸潤しているか、遠隔転移があります。病期はさらに細かく分類され(表2)、病期に応じた治療が行われます。
表2 子宮体がんの進行期と標準的な治療法
(高齢者や合併症の多い患者さんには放射線治療を行うことがある)
| 進行期 | 進行期の状態 | 標準的な治療法 |
|---|---|---|
| 子宮内膜異型増殖症 | 前がん状態である子宮内膜増殖症に細胞の異型を伴ったもの | 単純子宮全摘術(どうしても子宮を温存したい人はプロゲステロン療法) |
| ⅠA期 | がんが子宮の内膜から筋層2分の1未満 | ・内膜限局の場合は単純子宮全摘術(あるいは準広汎子宮全摘術)+両側付属器切除術 ・筋層2分の1未満では症例により骨盤リンパ節郭清術を考慮 |
| ⅠB期 | がんが子宮の筋層の2分の1を越えて広がっている | 単純子宮全摘術(あるいは準広汎子宮全摘術)+両側付属器切除術+骨盤リンパ節郭清術(傍大動脈リンパ節郭清術は腫瘍の大きさやグレードなどにより考慮) |
| Ⅱ期 | がんが子宮頸部の間質に広がっている | 広汎子宮全摘術(あるいは準広汎子宮全摘術)+両側付属器切除術+骨盤リンパ節郭清術(傍大動脈リンパ節郭清術は腫瘍の大きさやグレードなどにより考慮) |
| ⅢA期 | がんが子宮の外側の膜や、卵巣、卵管に及ぶ | 単純子宮全摘術(あるいは準広汎子宮全摘術)+両側付属器切除術+骨盤リンパ節郭清術+傍大動脈リンパ節郭清術、術前あるいは術後に化学療法 |
| ⅢB期 | がんが腟や子宮傍組織に広がる | |
| ⅢC期 | がんがリンパ節に転移している | |
| ⅣA期 | がんが膀胱や直腸に広がっている | まず化学療法を行い、その効果や症状により次の治療(手術や放射線治療)を決定 |
| ⅣB期 | がんが小骨盤外、肝臓や肺などの離れた場所、鼠径リンパ節に転移している |
●治療
子宮体がんの治療では、手術、化学療法、ホルモン療法が行われています。病期に応じた適切な治療が推奨されています(表2、図4)。
図4 子宮体がんの進行期分類
![図4 子宮体がんの進行期分類
[ⅠA期]
がんが子宮の内膜か、あるいは筋肉の半分の深さまでに留まるもの。手術で子宮と両側の付属器(卵巣と卵管)を摘出。骨盤リンパ節の郭清(切除)は症例により考慮
[ⅠB期]
がんが筋肉の外側半分の深さにまで広がるもの。子宮と両側付属器の摘出、骨盤リンパ節郭清を行う。傍大動脈リンパ節郭清については症例ごとに検討
[Ⅱ期]
がんが子宮体部から子宮頸部まで広がった状態。子宮と両側付属器の摘出、骨盤リンパ節郭清を行う。傍大動脈リンパ節郭清については症例ごとに検討
[ⅢA期]
子宮体部のがんが子宮の外側表面の膜まで達するか、子宮を越えて卵巣や卵管まで浸潤している状態。子宮と両側付属器の摘出、骨盤リンパ節・傍大動脈リンパ節郭清が必要。術後の抗がん剤治療が必須だが、術前に抗がん剤治療を行うこともある](https://gan-senshiniryo.jp/wordpress/wp-content/uploads/2016/05/cervical_cancer_4_1.gif)
![図4 子宮体がんの進行期分類
[ⅢB期]
子宮体部のがんが腟や子宮を支える周囲の組織(子宮傍組織)まで広がったもの。手術でがんがとれる状態なら手術するが、無理であれば、まず抗がん剤治療を行う
[ⅢC期]
子宮体部のがんがリンパ節に転移したもの。子宮と両側付属器の摘出、骨盤リンパ節・傍大動脈リンパ節郭清を行う。術前あるいは術後に抗がん剤治療をする
[ⅣA期]
子宮体部のがんが隣接する膀胱や直腸まで広がったもの。まず抗がん剤を投与してから、その後の治療方針を決定する
[ⅣB期]
子宮体部のがんが肺や肝臓、上腹部、鼠径リンパ節に転移したもの。まず抗がん剤を投与してから、その後の治療方針を決定する](https://gan-senshiniryo.jp/wordpress/wp-content/uploads/2016/05/cervical_cancer_4_2.gif)
治療①手術
子宮体がんの治療では、次のような手術が行われます。
◆単純子宮全摘出術+両側付属器切除術……子宮に加え、卵巣と卵管を切除します。
◆準広汎子宮全摘出術+両側付属器切除術……子宮、子宮を支える組織の一部、腟壁の一部を切除するのが準広汎子宮全摘出術で、それに卵巣と卵管の切除を加えます。
◆広汎子宮全摘出術+両側付属器切除術……子宮、子宮を支える組織、腟壁の一部、卵巣、卵管など広い範囲を切除し、骨盤内リンパ節を郭清します。
子宮体がんの単純子宮全摘出術(あるいは準広汎子宮全摘出術)+両側付属器切除術では、腹腔鏡下手術にも保険が適用されるようになり、徐々に普及しつつあります。腹腔鏡下手術は傷が小さいため、出血が少なく、手術後の回復が早いのが長所です。ただ、体内で切除する範囲は開腹手術の場合と同じなので、リンパ浮腫などの合併症が減るわけではありません。
治療②手術以外の治療
手術以外の治療としては、化学療法、ホルモン療法があります。
がんが進行して手術の対象とならない場合、主に化学療法が行われます。使用されるのは、「ドセタキセル+シスプラチン併用療法」「アドリアマイシン+シスプラチン併用療法」「パクリタキセル+カルボプラチン併用療法」などです。
手術が行われた場合でも、再発リスクが高い場合には、術後の補助化学療法が行われます。
子宮体がんの治療では、次のようなホルモン療法が行われることがあります。
◆子宮を残す治療……対象となるのは、ⅠA期の中でもがんが子宮内膜に限局する場合か、子宮内膜異形増殖症という前がん状態の場合です。患者さんが妊娠出産を強く希望する場合に、治療が検討されます。黄体ホルモン剤とバイアスピリン(血栓を防ぐのが目的)を6カ月ほど服用し、細胞診と組織診を毎月行い、3カ月ごとに子宮内膜の全面掻そ う把は を行います。これでがんが消えれば治療は終了です。消えない場合には子宮を摘出する手術が必要になります。治療中にがんが進行してしまうこともあるので、リスクをよく理解したうえで選択すべき治療法です。
◆再発した場合の治療……手術後に再発し、いろいろな抗がん剤が効きにくい場合、手術で切除したがん組織のホルモン受容体を調べます。それが陽性であれば、ホルモン療法が効く可能性があります。











