(監修:がん研有明病院 婦人科副部長 宇津木久仁子先生)
2.子宮がんの治療について
- 2-1.子宮がんの治療方針
- 2-2.子宮頸(けい)がんの治療-1.手術
- 2-3.子宮頸(けい)がんの治療-2.手術以外の方法
- 2-4.子宮体(たい)がんの治療-1.手術
- 2-5.子宮体(たい)がんの治療-2.手術以外の治療
- 2-6.子宮がんの治療で使われる薬剤
- 2-7.子宮がん治療の合併症と副作用
- 2-8.子宮がんの治療終了後の定期検診
- 2-9.子宮がんの患者さんがよく気にしたり悩んだりすることQ&A
- 1.子宮がんとは前のページ »
- 3.子宮がんに関する記事一覧/先進医療/医療機関情報次のページ »
2-1.子宮がんの治療方針
- 子宮頸がんも子宮体がんも、病期に応じた適切な治療法がある。
- 妊娠出産を希望する場合、妊孕性(にんようせい)※を温存する治療法が選択できる場合もある
※妊孕性:妊娠出産する能力
子宮頸(けい)がんの治療方針
子宮頸がんの治療では、手術、放射線療法、化学療法が行われます。病期に応じた適切な治療法が推奨されています。治療法に選択肢がある場合には、病期の他、年齢、全身状態、妊娠出産の希望の有無、といったことも考慮して治療法を選択します。その際に最も重視すべきなのは、がんを治して命を守ることです。
(表)「子宮頸がんの標準的な治療法」
| 上皮内がん | 円錐切除術、あるいはレーザー蒸散術、あるいは単純子宮全摘術 |
| IA期 | IA1期は単純子宮全摘術(あるいは準広汎子宮全摘術)、妊孕性温存の場合は円錐切除、腺がんの場合は骨盤リンパ節郭清術も考慮 IA2期は準広汎子宮全摘術+骨盤リンパ節郭清術 |
| IB期 |
|
| IIA期 | |
| IIB期 | |
| IIIA期 | 同時化学放射線療法 |
| IIIB期 | |
| IVA期 | 化学療法を先行してから放射線治療、あるいは同時化学放射線療法 |
| IVB期 |
出所:日本産科婦人科学会編『子宮頸癌取扱い規約第3版』(金原出版)より作成
子宮体(たい)がんの治療方針
子宮体がんの治療では、手術、化学療法、ホルモン療法が行われています。病期に応じた適切な治療が推奨されています。
(表)「子宮体がんの標準的な治療法」
| 子宮内膜 異型増殖症 |
単純子宮全摘術(どうしても子宮を温存したい人はプロゲステロン療法) |
| IA期 |
|
| IB期 | 単純子宮全摘術(あるいは準広汎子宮全摘術)+両側付属器切除術+骨盤リンパ節郭清術(傍大動脈リンパ節郭清術は腫瘍の大きさやグレードなどにより考慮) |
| II期 | 広汎子宮全摘出術(あるいは準広汎子宮全摘出術)+両側付属器切除術+骨盤リンパ節郭清(傍大動脈リンパ節郭清術は腫瘍の大きさやグレードなどにより考慮) |
| IIIA期 | 単純子宮全摘術(あるいは準広汎子宮全摘出術)+両側付属器切除術+骨盤リンパ節郭清術+傍大動脈リンパ節郭清術、術前あるいは術後に化学療法 |
| IIIB期 | |
| IIIC期 | |
| IVA期 | まず化学療法を行い、その効果や症状により次の治療(手術や放射線治療)を決定 |
| IVB期 |
出所:日本産科婦人科学会編『子宮頸癌取扱い規約第3版』(金原出版)より作成
2-2.子宮頸(けい)がんの治療-1.手術
- 上皮内がんかⅠA1期までなら、妊娠出産が可能な手術法を選択できる。
- 子宮だけを切除する手術法と、子宮を支える組織も一緒に切除する手術法がある。
子宮頸がんの治療では、次のような手術が行われます。
子宮頸部円錐切除術
子宮頸部を円錐状に切除する手術です。子宮を温存することができるため、手術後も妊娠出産が可能です。
(図)「子宮頸部円錐切除術」

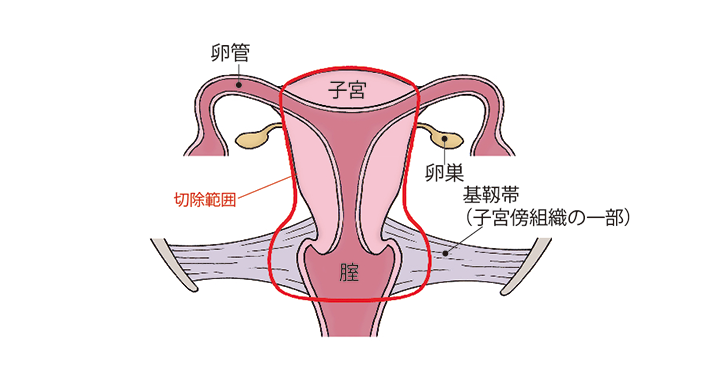
単純子宮全摘術
子宮だけを摘出する手術です。子宮を支えている靭帯などの組織はあまり切除せず、子宮のみを切除します。
(図)「単純子宮全摘術」
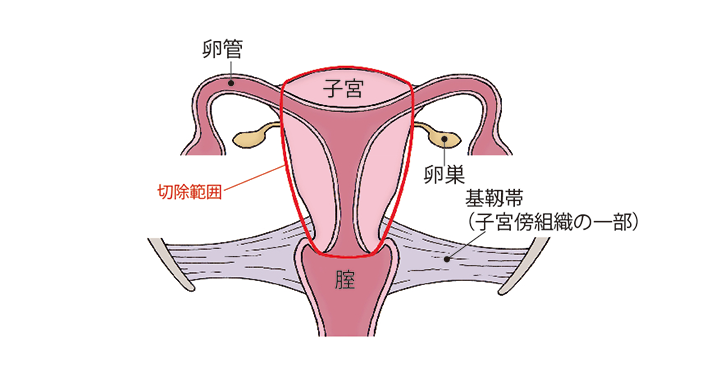
準広汎(じゅんこうはん)子宮全摘術
単純子宮全摘術と広汎子宮全摘術の中間的な手術です。子宮を支える靭帯などの組織の一部や、膣壁の一部も切除します。
(図)「準広汎子宮全摘術」
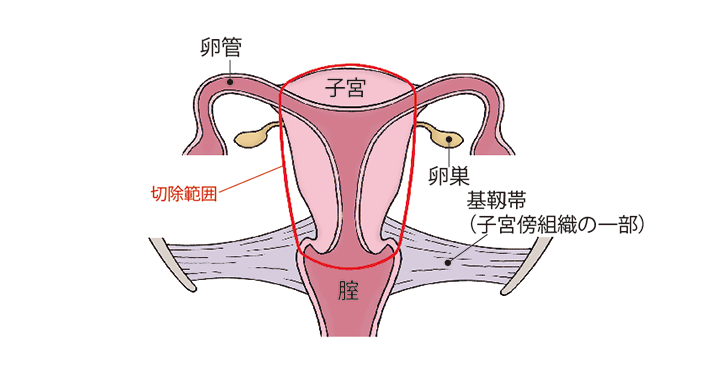
広汎(こうはん)子宮全摘術
子宮、膣壁の一部、子宮を支える組織など、広い範囲を切除し、骨盤内リンパ節を郭清します。
(図)「広汎子宮全摘術」
以上の手術で、手術後に妊娠出産が可能なのは、子宮頸部円錐切除術だけです。子宮を切除する手術を行えば、妊孕性(にんようせい)※は失われます。標準的な治療ではありませんが、比較的初期のⅠB1期で、がんが小さい場合には、広汎子宮頸部全摘術という子宮を残す手術が可能な場合があります。子宮頸部を広汎に切除し、膣と子宮体部を縫合するのです。ただし、この治療法を選択する場合には、医師から詳しい説明を受け、リスクを十分に理解している必要があります。
※妊孕性:妊娠出産する能力
2-3.子宮頸(けい)がんの治療-2.手術以外の方法
- 早期の子宮頸がんでは、手術と放射線療法の治療成績は同じ。
- 化学放射線療法は、抗がん剤の働きで放射線療法の効果が高まっている。
手術以外の治療法としては、放射線療法、化学放射線療法、化学療法があります。病期に応じて適切な治療法が選択されます。
ⅠB1期とⅡA1期
手術のほかに放射線療法が行われることがあります。手術でも放射線療法でも、治療成績は同じです。再発のリスクが高ければ、手術後に補助化学療法が行われます。
ⅠB2期とⅡA2期
手術か化学放射線療法が行われます。放射線療法に化学療法を併用すると、抗がん剤によって放射線に対する感受性が向上します。再発のリスクが高ければ、手術後に補助化学療法が行われます。
ⅢA期とⅢB期
手術は行われません。放射線療法単独より、化学放射線療法のほうが効果的です。
Ⅳ期
化学療法や化学放射線療法を行います。
化学療法や化学放射線療法で使うことのできる抗がん剤には、多くの種類があります。その中で、よく用いられているのは、次のような併用療法です。がん細胞の種類が扁平上皮がんの場合と腺がんの場合で使い分けます。
◆扁平上皮がんの場合……「パクリタキセル+シスプラチン併用療法」や「イリノテカン+ネダプラチン併用療法」などが行われます。
◆腺がんの場合……「ドセタキセル+カルボプラチン併用療法」などが行われます。
Ⅳ期の治療では、1次治療としてこれらの併用療法が行われ、それでも進行した場合には、他の抗がん剤が使用されます。
2-4.子宮体(たい)がんの治療-1.手術
- 子宮に加えて卵巣と卵管も切除する手術が行われる。
- 病期によっては腹腔鏡下手術が可能な場合がある。
子宮体がんの治療では、次のような手術が行われます。
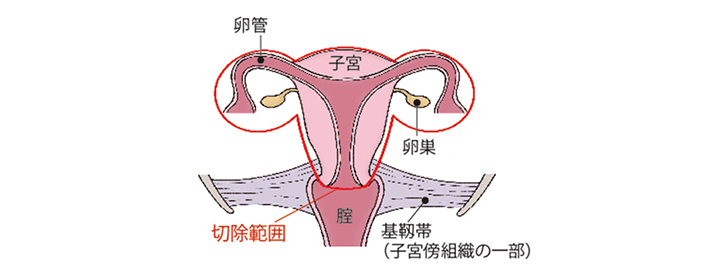
単純子宮全摘術+両側付属器切除術
単純子宮全摘術は子宮だけを摘出する手術です。それに加え、両側の付属器(卵巣と卵管)を切除します。
(図)「単純子宮全摘術+両側付属器切除術」
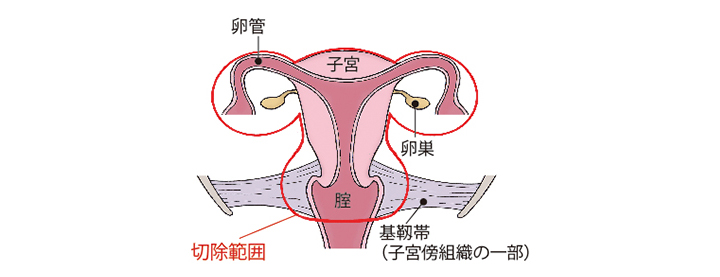
準広汎子宮全摘術+両側付属器切除術
子宮、子宮を支える靭帯などの組織の一部、腟壁の一部を切除するのが準広汎子宮全摘術です。それに加え、両側の卵巣と卵管を切除します。
(図)「準広汎子宮全摘術+両側付属器切除術」
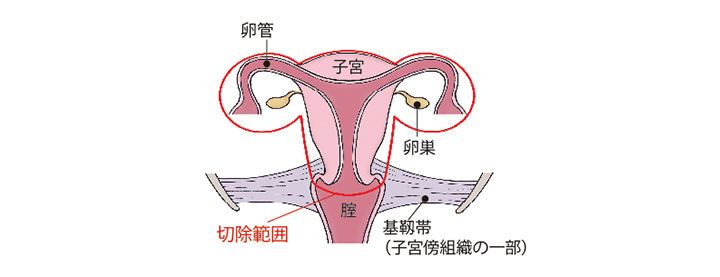
広汎子宮全摘術+両側付属器切除術
子宮、子宮を支える靭帯などの組織、膣壁の一部を切除するのが広汎子宮全摘術です。それに加え、両側の卵巣と卵管を切除します。骨盤内リンパ節郭清も行います。
(図)「広汎子宮全摘術+両側付属器切除術」
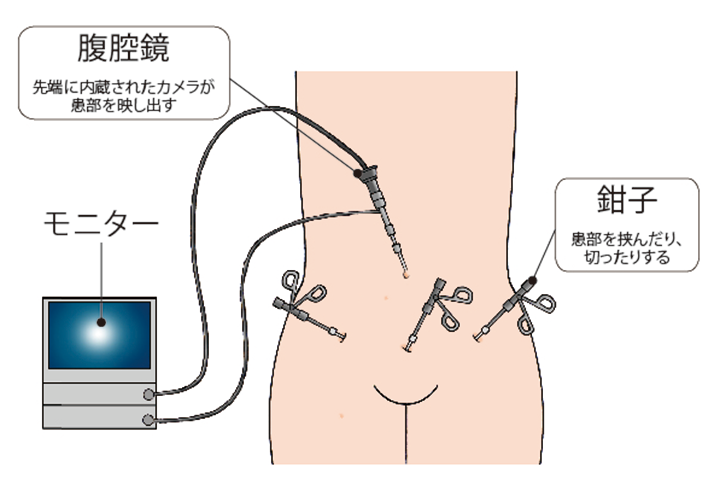
子宮体がんの単純子宮全摘術(あるいは準広汎子宮全摘術)+両側付属器切除術では、腹腔鏡下手術にも保険が適用されるようになり、徐々に普及しつつあります。腹腔鏡下手術では、へそに12㎜程度の切開を入れ、そこから腹腔鏡を入れます。さらに、下腹部に5㎜程度の切開を3ヵ所ほど入れ、そこから鉗子を入れて手術を行います。腹腔鏡下手術は傷が小さいため、出血が少なく、手術後の回復が早いという特徴があります。ただ、体内で切除する範囲は開腹手術の場合と同じなので、リンパ浮腫などの合併症が減るわけではありません。
(図)「腹腔鏡下手術」
2-5.子宮体(たい)がんの治療-2.手術以外の治療
- 手術できない場合には、基本的に化学療法が行われる。
- ごく早期で妊娠出産を希望する場合にホルモン療法が行われることがある。
手術以外の治療としては、化学療法、ホルモン療法があります。
化学療法
がんが進行して手術の対象とならない場合、主に化学療法が行われます。使用されるのは、「ドセタキセル+シスプラチン併用療法」「アドリアマイシン+シスプラチン併用療法」「パクリタキセル+カルボプラチン併用療法」などです。
手術が行われた場合でも、再発のリスクが高い場合には、術後の補助化学療法が行われます。
ホルモン療法
子宮体がんの治療では、次のようなホルモン療法が行われることがあります。
子宮を残すホルモン療法
対象となるのは、ⅠA1期の中でも、がんが子宮内膜に限局する場合か、子宮内膜異型増殖症という前がん状態の場合です。患者さんが妊娠出産を強く希望する場合に、治療が検討されます。黄体ホルモン剤とバイアスピリン(血栓を防ぐのが目的)を6ヵ月ほど服用し、細胞診と組織診を毎月行い、3ヵ月ごとに子宮内膜の全面掻爬(ぜんめんそうは)※を行います。これでがんが消えれば、治療は終了になります。
※全面掻爬=全面削り取ること
がんが消えない場合には、子宮を摘出する手術が必要になります。治療中にがんが進行してしまう場合もあるので、詳しい説明を受け、リスクをよく理解したうえで選択すべき治療法です。
再発した場合のホルモン療法(プロゲステロン療法)
手術後に再発し、いろいろな抗がん剤が効きにくい場合には、手術で切除したがん組織のホルモン受容体を調べます。それが陽性であれば、ホルモン療法が効く可能性があります。
2-6.子宮がんの治療で使われる薬剤
子宮がんの化学療法では、主に次のような抗がん剤が使用されます。
(表)「子宮がんの治療で使用できる主な抗がん剤」
| 一般名 | 主な商品名 |
| シスプラチン | ランダ、ブリプラチン |
| カルボプラチン | パラプラチン |
| ネダプラチン | アクプラ |
| パクリタキセル | タキソール |
| ドセタキセル | タキソテール |
| イリノテカン | トポテシン、カンプト |
| エトポシド | ベプシド、ラステット |
| シクロホスファミド | エンドキサン |
| イホスファミド | イホマイド |
| ピラルビシン | ピノルビン、テラルビシン |
| エピルビシン | ファルモルビシン |
| ゲムシタビン | ジェムザール |
| ブレオマイシン | ブレオ |
| ビンクリスチン | オンコビン |
| フルオロウラシル | 5-FU |
2-7.子宮がん治療の合併症と副作用
- 子宮がんの手術で慢性的なリンパ浮腫が起きるのは、約2割の人である。
- リンパ浮腫が起きたら、リンパドレナージや弾性ストッキングで早めに対応することが大切。
手術によって起こる合併症
子宮がんの手術を行うと、それまで流れていたリンパ液が停滞することで、脚に一過性のリンパ浮腫が起こります。手術後1週間から10日目頃に、脚がむくんでくるのです。手術を受けた人の7~8割程度に起こります。これは一過性のもので、停滞したリンパ液は別のルートから流れていくようになり、症状は自然と消えていきます。問題となるのは慢性的なリンパ浮腫で、手術を受けた人の約2割に起こります。
リンパ浮腫は、長時間の立ちっぱなしや正座がきっかけとなり、発症することがよくあります。こうしたことを避け、適度に運動することが予防に役立ちます。
むくみ始めたら、早めに治療を開始することが大切です。皮膚を清潔に保つ、リンパドレナージを行う、弾性ストッキングをはく、弾性ストッキングをはいて運動する、といったことが推奨されています。
化学療法によって起こる副作用
子宮がんの化学療法で使われる主な抗がん剤には、次のような副作用があります。
(表)「子宮がんの治療で使用する抗がん剤の主な副作用」
| 薬剤名 | 主な副作用 |
|---|---|
| シスプラチン | 腎機能障害。吐き気・嘔吐。 |
| カルボプラチン | 骨髄抑制※。腎機能障害は軽度。 |
| ネダプラチン | 腎機能障害(シスプラチンより軽度)。白血球減少。 |
| パクリタキセル | 末梢神経障害による筋肉痛、関節痛、しびれ。脱毛。 |
| ドセタキセル | 浮腫。末梢神経障害は少ない。脱毛。 |
| イリノテカン | 骨髄抑制※。下痢。吐き気・嘔吐。 |
| エトポシド | 骨髄抑制※。口内炎。脱毛。 |
| シクロホスファミド | 骨髄抑制※。出血性膀胱炎。吐き気・嘔吐。 |
| イホスファミド | 出血性膀胱炎。脱毛。吐き気・嘔吐。 |
| ピラルビシン | 骨髄抑制※。吐き気・嘔吐。 |
| エピルビシン | 骨髄抑制※。吐き気・嘔吐。 |
| ゲムシタビン | 骨髄抑制※。消化器症状。 |
| ブレオマイシン | 肺毒性。皮膚の色素沈着。発熱。 |
| ビンクリスチン | 末梢神経障害。脱毛。 |
| フルオロウラシル | 食欲不振。下痢。 |
※骨髄抑制=白血球、赤血球、血小板の減少
2-8.治療終了後の定期検診
子宮がん(子宮頸(けい)がん、子宮体(たい)がん)は、手術などの治療でがんを取り除くことができても、再発してくることがあります。そこで、治療が終了した後も定期的に受診し、再発をチェックすることが大切です。治療後5年までは3ヵ月毎、5年以降10年までは6ヵ月~1年毎に受診して再発をチェックします(がん研有明病院の場合)。
2-9.子宮がんの患者さんがよく気にしたり悩んだりすることQ&A
- Qセカンドオピニオンは、すべき?
- A
- 担当医の意見が第一の意見であるのに対し、他の医師の意見をセカンドオピニオンと呼びます。すべての患者さんがセカンドオピニオンを聞きに行ったほうがよいわけではありません。担当医の説明を聞き、自分で納得できれば、それで十分である場合も多いでしょう。しかし納得がいかない場合には、これまでの治療経過・検査結果・今後の予定などを担当医に記載してもらい、別の医師の意見を聞くのもよいでしょう。そして、その結果を担当医に持ち帰って相談するのがベストです。
- Q手術後、仕事に復帰するまでの期間は?
- A
- 子宮だけ、あるいは子宮と卵巣だけを摘出する手術であれば、手術後4~6週間ほどで、仕事に復帰することができます。早い人では、3週間ほどで復帰する人もいます。子宮と卵巣だけでなく、骨盤リンパ節などの郭清を行った人や、骨盤臓器の合併切除も行った人は、静養する期間をもう少し長くとります。仕事に復帰するのは、手術から2ヵ月後が目安となります。
- Q手術後の性交渉はいつから可能?
- A
- 子宮を摘出していない手術であれば、術後2~3週間後から可能です。腹部の傷が痛まなければ問題ありません。子宮を摘出した場合でも、開腹手術であれば術後6週間もすると腟の奥の傷が治るので、性交渉が可能になります。性交渉をすることで、がんが再発しやすいといったことはありません。腹腔鏡手術の場合は最低3ヶ月は性交できません。広汎子宮全摘術を受けた場合は、少し膣が短くなりますが、体位を工夫することで問題なく性交渉を行うことができます。卵巣を摘出した場合は、潤滑液の分泌がなくなるので、市販されている潤滑剤を利用することが勧められます。










