がん治療(標準治療)の基礎知識
治療の流れを理解し、より適切な治療を受けるために
第16 回 咽頭がん(上咽頭がん、中咽頭がん、下咽頭がん)
咽頭は空気や食べた物が通過する部分で、鼻の奥から食道につながっています。上から上咽頭、中咽頭、下咽頭の3つの部分に分けられています。上咽頭は鼻腔の奥にあたります。中咽頭は口の奥で、大きく口を開けることで一部を見ることができます。下咽頭はその下で、喉頭の後ろ側に位置しています。
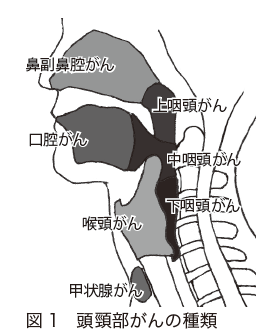
上咽頭に発生するがんを上咽頭がん、中咽頭に発生するがんを中咽頭がん、下咽頭に発生するがんを下咽頭がんといいます(図1)。
全体を咽頭がんと総称することもありますが、それぞれは別のがんです。発生する原因も違いますし、がんの性質や予後も違っています。そのため、治療法も同じではありません。特に上咽頭がんは、中咽頭がんや下咽頭がんとは、まったく異なるがんであるといえます。
上咽頭がん
ウイルス感染が原因で日本には少ない
上咽頭がんの大部分は、EBウイルスの感染が原因となって起こります。中国南部やシンガポールでは上咽頭がんが多いのですが、これはEBウイルスに感染する人が多いからです。日本ではこのウイルスに感染する人は少なく、上咽頭がんになる人も多くありません。患者数は頭頸部がん* 全体の3・8%です。
がんは上咽頭の粘膜に発生し、増殖していきます。初期には自覚症状が出にくいため、多くは進行してから発見されます。出血が起きたり、首のリンパ節が腫れたりして受診し、見つかることがよくあります。
上咽頭は鼻腔の奥なので、鼻から内視鏡を入れて調べます。確定診断のためには、組織を採取して顕微鏡で調べる病理診断が行われます。
がんの広がりを調べるためには、超音波検査、CT検査、MRI検査などの画像検査が行われます。転移はまず周辺のリンパ節に起こり、それから全身に広がっていきます。肺や肝臓にも転移するので、その検査も必要です。骨に転移することもあるため、骨への転移の有無を調べる骨シンチグラフィーを行うこともあります。
*頭頸部がん:一般的に脳の下側から喉までの範囲にできたがん(図1)
放射線療法と化学療法の併用療法がよく効く
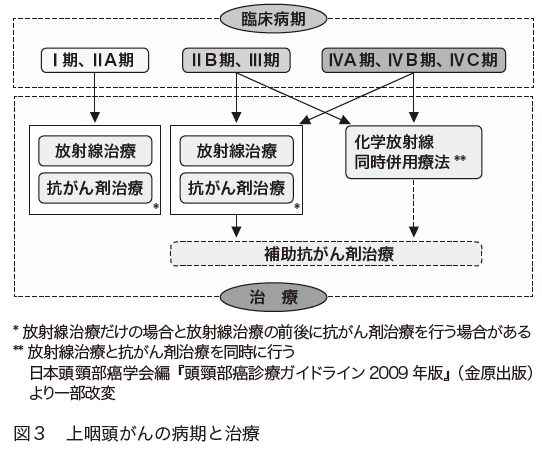
上咽頭がんの治療は、放射線療法と化学療法が中心です(図2・図3)。

上咽頭はすぐ後ろに脳があるので、早期でも手術を行うことはありません。解剖学的に手術できないがんなのです。
上咽頭がんは放射線に対する感受性が高いため、放射線療法が基本となります。がんが局所にとどまり、リンパ節転移もなければ、放射線療法が標準的な治療です。
リンパ節転移が起きたり、周囲への浸潤が大きくなったりした場合には、放射線療法と化学療法(抗がん剤による治療)を同時併用する化学放射線療法が効果を発揮します。化学療法ではシスプラチンの単剤か、シスプラチンと5– FUの併用などプラチナ製剤を含む多剤併用療法が選択されます。抗がん剤には、放射線の感受性を高める働きもあるため、同時に併用することで効果が高まります。
これらの治療で、上咽頭がんは比較的よく治ります。離れた臓器への転移がない局所のがんであれば、進行していても根治できる可能性があります。
中咽頭がん
ウイルスによるものが約半数を占める
中咽頭がんは増加しているがんで、日本人の頭頸部がん全体の12・1%を占めています。かつてはタバコやアルコールが主な原因とされていましたが、最近はHPV(ヒトパピローマウイルス)の感染によって起こる中咽頭がんが増えています。日本ではこれが約半数を占めるまでになっています。
HPVは子宮頸がんの原因ともなるウイルスです。オーラルセックスなど性行為の多様化が、中咽頭がんを増加させる背景となっています。HPVが中咽頭の粘膜に感染し、そこにがんを発生させるのです。HPV感染による中咽頭がんは、女性にも男性にも発症します。また、比較的若い年代でも発症します。
タバコやアルコールによって起きた中咽頭がんと、HPVの感染によって起きた中咽頭がんを比較すると、HPVによるもののほうが予後がよいことがわかっています。
中咽頭は口の奥なので、口を開けることで見える部分もあります。ただ、中咽頭の範囲は広く、見えない部位もあるので、そのような部位には内視鏡を使って診察が行われます。確定診断のためには、組織を採取して病理診断が行われます。がんの広がりを調べるためには、超音波検査、CT検査、MRI検査などが必要となります。
原因を明らかにするため、HPVの感染を調べる検査が行われることがあります。予後を予測するためには有用ですが、治療法の選択に有用であるかどうかはわかっていません。
機能を温存するために切除しないことが多い
中咽頭がんの治療では、手術が行われる場合と、化学放射線療法が行われる場合があります(図4)。
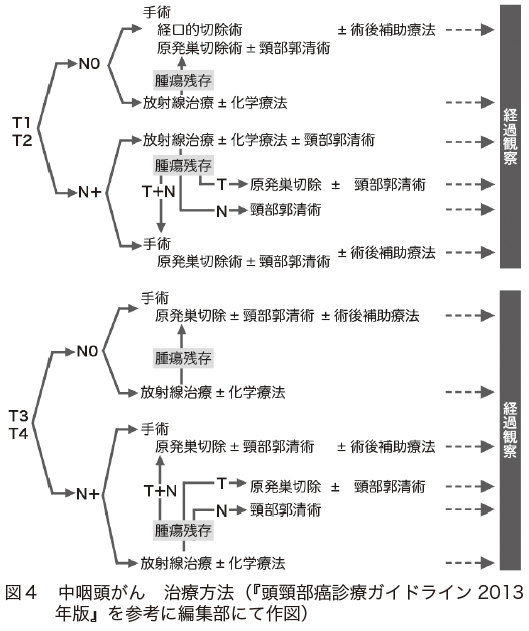
がんが小さい場合や、切除しても咽頭の機能に影響しない場合には、手術が選択されることがあります。がんのできている部位によっては、口からの手術が可能なことがあります。このような手術法を口内法といいます。がんが小さければ、後遺症は少なくてすみます。
しかし、がんが大きい場合や、切除することで咽頭の機能が損なわれるような場合には、重い後遺症が残ることがあります。そのような場合には、手術はせずに化学放射線療法を選択することができます。
たとえば、舌根部に大きながんができている場合(舌根部も中咽頭に含まれる)、舌根と咽頭を切除すると、飲み込む機能が失われてしまいます。そのため、飲食ができなくなり、胃瘻から食事をとる生活になります。こうしたことを避けるため、技術的に手術ができる場合でも、化学放射線療法が選ばれることがあるのです。
中咽頭がんの治療では、根治性と失われる機能についてよく考え、治療法を選択します。手術を勧められた場合には、その手術によって失われる機能についても説明を受け、よく理解しておくことが大切です。
化学放射線療法で使われる抗がん剤は、シスプラチン単剤や、シスプラチンと5– FUの併用などプラチナ製剤を含む多剤併用療法が選択されます。
下咽頭がん
食道がんを併発している場合がある
下咽頭がんは咽頭がんの中では最も多く、頭頸部がん全体の16.3% を占めています。上咽頭がんや中咽頭がんに比べて予後が悪く、治しにくいがんです。
主な原因はタバコとアルコールです。ヘビースモーカーでヘビードリンカーの場合、発症のリスクはきわめて大きくなります。
下咽頭がんができると、飲み込みが悪くなるという症状が出ることがあります。本人がそれを感じていても、喉頭がんによる声がれなどと異なり、周囲の人にはわかりません。本人がそれを放置すると、発見が遅れることになります。下咽頭がんはリンパ節転移を起こしやすいので、首のリンパ節が腫れて見つかるケースもよくあります。
下咽頭は食道につながっていますが、下咽頭がんを発症した人の3~4割ほどが、食道がんも併発しています。同じ原因によって起こるがんなので、どちらにもできていることが多いのです。下咽頭がんが見つかった場合には、必ず食道の検査も行います。
下咽頭はのどの奥なので、内視鏡を使って観察します。確定診断のためには組織を採取し、病理診断が行われます。がんの広がりを調べるためには、超音波検査、CT検査、MRI検査などが行われます。
手術では下咽頭と喉頭を摘出することになる
下咽頭がんの治療は手術が基本です。(図5・6)


がんが小さければ、放射線療法や化学放射線療法が選択されることもありますが、再発しやすいがんなので、安易に化学放射線療法を勧めることはありません。
手術では下咽頭だけでなく、解剖学的特性から喉頭も摘出することになり、多くの機能が失われます。機能を温存するためには、化学放射線療法を選択することになりますが、それでがんが残ってしまった場合や、治療後に再発した場合には、手術が必要になります。放射線を照射した部位でも手術はできますが、リスクが高くなり、合併症が起きやすくなります。化学放射線療法を選択する場合には、そういったことも理解しておく必要があります。
手術によって下咽頭と喉頭を摘出すると、飲み込む機能も発生機能も失われます。ただ、下咽頭に小腸を移植する「遊離空腸移植」によって、飲み込みはできるようになります。声に関しては、食道を使った食道発声法や、電気喉頭と呼ばれる機械を使用することで、音声によるコミュニケーションは可能です。
がんが大きくて手術できない場合は、化学放射線療法が行われます。下咽頭と喉頭は残りますが、放射線療法の晩期毒性には注意が必要です。飲み込みが悪くなり、嚥下障害が起きることがあるのです。治療後何年も経過してから起こることもあります。こうした後遺症を防ぐために、嚥下リハビリが行われています。
導入化学療法を行い、さらに放射線治療を続けるという方法が、欧州では標準治療となっています。導入化学療法では、シスプラチン、5– FU、ドセタキセルの3剤を併用します。
もう一つ、セツキシマブと放射線療法を併用する方法もあります。ただし、臨床試験では「セツキシマブ+放射線療法」と「放射線療法」を比較し、放射線療法単独より効果が高いことを証明したものの、標準治療である化学放射線療法との比較は行われていません。化学放射線療法ができる患者さんであれば、そちらが優先されます。











