(監修:国立研究開発法人 国立がん研究センター東病院頭頸部内科長 田原 信先生)
2.口腔がんの治療について
- 2-1.口腔がん(舌がん、歯肉がんなど)の治療方針
- 2-2.口腔がん(舌がん、歯肉がんなど)の治療
- 2-3.口腔がん(舌がん、歯肉がんなど)の治療で使われる薬剤
- 2-4.口腔がん(舌がん、歯肉がんなど)治療の合併症と副作用
- 2-5.口腔がん(舌がん、歯肉がんなど)の治療終了後の定期検診
- 2-6.口腔がん(舌がん、歯肉がんなど)の患者さんがよく気にしたり悩んだりすることQ&A
- 1.口腔がんとは前のページ »
- 3.口腔がんに関する記事一覧/先進医療/医療機関情報次のページ »
2-1.口腔がん(舌がん、歯肉がんなど)の治療方針
- 舌がんでも歯肉がんでも手術が中心。
- 根治性に加え、機能の温存を考慮して治療が行われる。
口腔がんの治療は、舌がんでも歯肉がんでも手術が中心です。手術後の補助療法として、化学放射線療法を加えることがあります。
切除範囲が大きい場合、手術後に咀嚼・嚥下機能の低下などQOL(生活の質)が大幅に低下してしまいます。根治性を低下させず、できるだけ機能を温存する治療が必要になります。
2-2.口腔がん(舌がん、歯肉がんなど)の治療
- 口腔がんの治療は手術が中心。
- 舌がんの手術では、舌の再建が行われることがある。
舌がんでは、手術が治療の中心となります。切除する範囲によって、舌部分切除術、舌半側切除術、舌全摘出術があります。舌を切除すると、話す機能が損なわれます。その他に、飲み込む機能が低下しますし、味も感じ取れなくなります。部分切除であれば大きな影響はありませんが、切除する範囲が広くなれば、それに伴って失われる機能も大きくなります。そこで、大きく切除する場合には、舌の再建手術が行われることがあります。
歯肉がんでも、治療の中心は手術です。がんが顎の骨に浸潤している場合には、顎の骨を切り取る手術が行われます。骨を取った後は、金属のプレートを入れて補強したりします。
放射線療法は、最近はあまり行われなくなっています。かつては舌がんに対する組織内照射がかなり行われていました。舌がんのできている部位に針状の線源を刺し、内側から放射線を照射する治療です。この治療は患者さんにとって苦痛が大きいのに加え、医療者が放射線を浴びてしまうなど、線源の管理に関しても問題がありました。そうしたことで、この治療を行っている医療機関は、現在ではかなり少なくなっています。
治療はあくまで手術が中心で、手術後の補助療法として、化学療法と体外照射の放射線療法を併用する「化学放射線療法」を加えることはあります。これは舌がんでも歯肉がんでも同じです。使われる抗がん剤は、プラチナ製剤(シスプラチンなど)を含む多剤併用療法です。
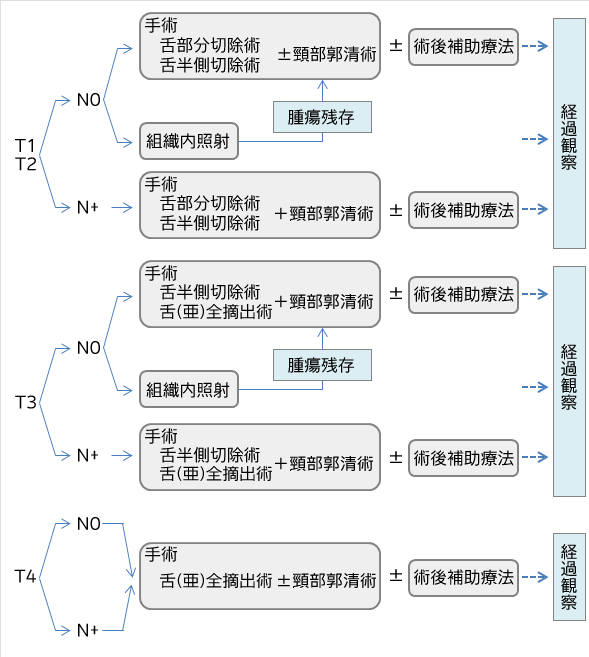
(図)「口腔がん(舌がん)の治療アルゴリズム」
2-3.口腔がん(舌がん、歯肉がんなど)の治療で使われる薬剤
口腔がん(舌がん、歯肉がんなど)の治療では、次のような抗がん剤が使われています。
(表) 「口腔がんの治療で用いられる主な抗がん剤」
| 一般名 | 商品名 | 特徴 | 主な有害事象 |
| シスプラチン | ブリプラチン、ランダなど | プラチナ(白金)製剤の一種。高い抗腫瘍効果を発揮するが、副作用も強い。 | 腎機能障害、白血球減少、貧血、血小板減少、悪心・嘔吐、口内炎など。 |
| フルオロウラシル | 5-FUなど | 代謝拮抗薬の一種。DNAの合成を阻害して抗腫瘍効果を発揮する。 | 悪心・嘔吐、下痢、食欲不振、白血球減少など。 |
| ドセタキセル | タキソテールなど | タキサン系抗がん剤の一種。がん細胞の分裂を妨げる働きがある。 | 白血球減少、貧血、血小板減少、ショック症状、浮腫など。 |
| セツキシマブ | アービタックスなど | 分子標的治療薬の一種。がんの増殖などに関係する体内の特定の分子を狙い撃ちする。 | 高血圧、皮膚障害、消化管穿孔、血栓症など。 |
2-4.口腔がん(舌がん、歯肉がんなど)治療の合併症と副作用
舌がんの場合、舌の切除範囲が大きい場合には、話をしにくい、食事をとりにくい、といった障害が出ることがあります。舌の再建手術によって、このような症状はかなり改善することができます。放射線治療を受けた場合には、唾液腺が障害されて唾液の分泌が悪くなるなどの後遺症が起こることがあります。
2-5.口腔がん(舌がん、歯肉がんなど)の治療終了後の定期検診
- 治療後の経過観察ではCTやMRIなどの画像検査を受けることが大切。
- 再発の可能性が高い3年間は3~4ヵ月毎に受診し、画像検査を受ける。
治療が終了し、がんがなくなったとしても、再発してくる可能性はあります。そこで、治療終了後は定期的に受診し、経過観察を続けることが大切です。治療終了から1年間は、3ヵ月ごとに受診し、診察を受け、さらにCT検査あるいはMRI検査を受けます。基本的にはCT検査でよいのですが、口腔がんの場合、歯が邪魔をして鮮明に映らないので、MRI検査が適しています。小さな再発は診察しただけではわからないので、必ず画像検査を受ける必要があります。放射線治療の副作用などで毎月のように受診している場合でも、3ヵ月に1回は画像検査を受けるようにします。
再発の可能性が高いのは、治療終了後3年間なので、そこまでは3~4ヵ月ごとに画像検査を受けます。3年を過ぎたら半年に1回、5年を過ぎたら1年に1回にします。
化学放射線療法などで腫瘍が瘢痕化※(はんこんか)した場合には、PET-CT検査が適しています。CT検査で瘢痕化した部分が映った場合、そこに生きたがん細胞が残っているかどうかはわかりません。その点、PET-CT検査なら、生きている組織なのか死んだ組織なのかがはっきりします。
※瘢痕:治った状態の傷跡
治療後の経過観察では、再発のチェックだけでなく、新たながんの出現にも注意を払う必要があります。口腔がんは、喫煙や多量飲酒が原因になっていることが多いので、それらがリスクとなる肺がんや食道がんが発症してくる危険性もあるからです。
2-6.口腔がん(舌がん、歯肉がんなど)の患者さんがよく気にしたり悩んだりすることQ&A
- Qセカンドオピニオンは、すべき?
- A
- 担当医の意見が第一の意見であるのに対し、他の医師の意見をセカンドオピニオンと呼びます。すべての患者さんがセカンドオピニオンを聞きに行ったほうがよいわけではありません。担当医の説明を聞き、自分で納得できれば、それで十分である場合も多いでしょう。しかし、納得がいかない場合には、これまでの治療経過・検査結果・今後の予定などを担当医に記載してもらい、別の医師の意見を聞くのもよいでしょう。そして、その結果を担当医に持ち帰って相談するのがベストです。
- Q治療法を選択するときに考えるべきことは?
- A
- 口腔がんの治療では、機能が障害されることがあります。そこで、治療法を選択する際には、治療のゴールをはっきりさせておくことが大切です。治療後の生活に何を望むのかをはっきりさせ、担当の医師とよく相談することが勧められます。










