(監修:順天堂大学医学部附属順天堂医院
がん治療センターセンター長・特任教授 鶴丸 昌彦先生)
2.食道がんの治療について
- 2-1.食道がんの治療方針
- 2-2.食道がんの治療法1――内視鏡治療
- 2-3.食道がんの治療法2――手術
- 2-4.食道がんの治療法3――その他
- 2-5.食道がんの治療で使われる薬剤
- 2-6.食道がん治療の合併症と副作用
- 2-7.食道がん治療後の経過観察
- 2-8.食道がんの患者さんがよく気にしたり悩んだりすることQ&A
- 1.食道がんとは前のページ »
- 3.食道がんに関する記事一覧/先進医療/医療機関情報次のページ »
2-1.食道がんの治療方針
- 食道がんはリンパ節転移を起こしやすいので、それを考慮して治療法を選択する。
- 内視鏡治療の絶対的適応となるのはT1a-EPとT1a-LPM。
- 手術は化学放射線療法より根治性が優れている。
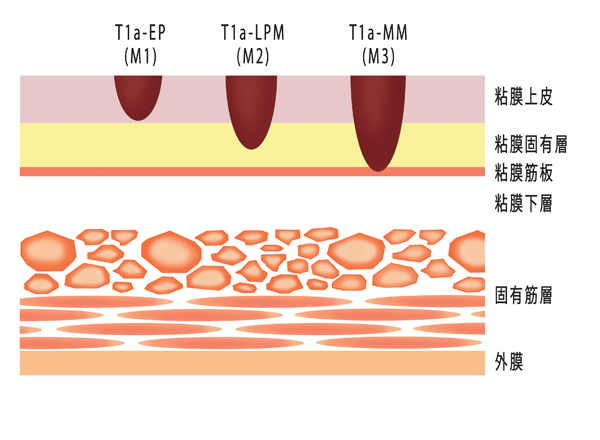
食道がんはリンパ節に転移しやすいという特徴があります。たとえば、がんが粘膜下層にとどまるT1bのリンパ節転移率(リンパ節転移が起きている確率)は、大腸がんでは約10%、胃がんでは約20%ですが、食道がんでは約50%となっています。このように早い時期からリンパ節転移を起こすため、それを十分に考慮して治療方法を選択する必要があります。
0期のうちT1a-EPとT1a-LPMであれば、リンパ節転移が起きていることはまずありません。そこで、内視鏡を使って粘膜だけ切除する内視鏡治療の絶対的適応となります。T1a-MMでは15%ほどにリンパ節転移が起きているため、治療法の選択が難しくなります。内視鏡治療も可能ですが、リンパ節転移が起きているとがんが進行してしまうため、最初から手術が選択されることもあります。
(図)「O期T1aの進達度分類」
Ⅰ期以上の食道がんでは、手術が治療の中心となります。化学療法と放射線療法を併用する化学放射線療法(CRT)もありますが、根治する確率は手術のほうが高くなっています。治療後の生活の質(QOL)は、化学放射線療法のほうが優れていますが、根治的な化学放射線療法を受けた人の約3分の2は、がんが残ったり、再発したりして、追加治療が必要になるというデータがあります。根治的放射線療法を行った後に手術を行うのは、合併症が起こりやすく傷の治りも悪いなど、リスクが高くなります。治療法の長所と短所を知り、よく考えて最初の治療法を選択することが大切です。
進行した食道がんに対しては、手術に化学療法や放射線療法を組み合わせた治療が行われます。リンパ節転移が多い場合には、手術前に化学療法を行ってがんを縮小させ、それから手術する方法が選択されます。また、食道がんが進行して気管や大動脈などに浸潤している可能性がある場合、そのまま手術したのでは、がんを取り切れないことがあります。そこで、まず放射線療法を行ってがんを縮小させ、それから手術を行います。また、手術後に、根治性を高める目的で、放射線療法や化学療法を行うこともあります。
(図) 「食道がんの臨床病期と治療」
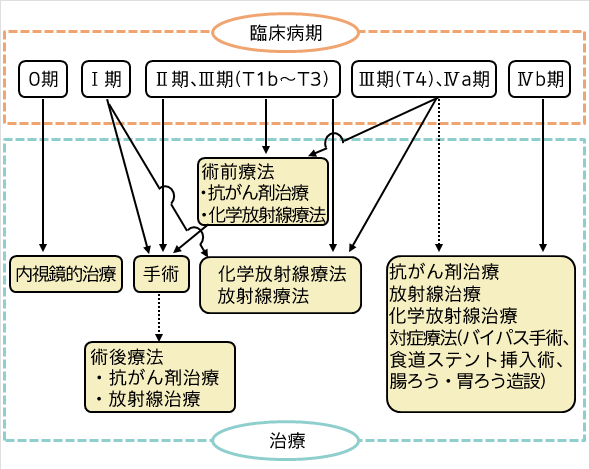
日本食道学会編「食道癌診断・治療ガイドライン2012年4月版」(金原出版)より一部改変
2-2.食道がんの治療法1――内視鏡治療
- 食道を摘出しないので治療後に生活の質が低下しない。
内視鏡を使い、粘膜内のがんを剥がし取る治療です。がんのできている部分の粘膜下層に液体を注入して浮き上がらせ、周囲を電気メスで焼き切って剥がすESD(内視鏡的粘膜下層剥離術)が行われています。食道を摘出しないため、生活の質が低下しません。
(図)「ESD(内視鏡的粘膜下層剥離術)」
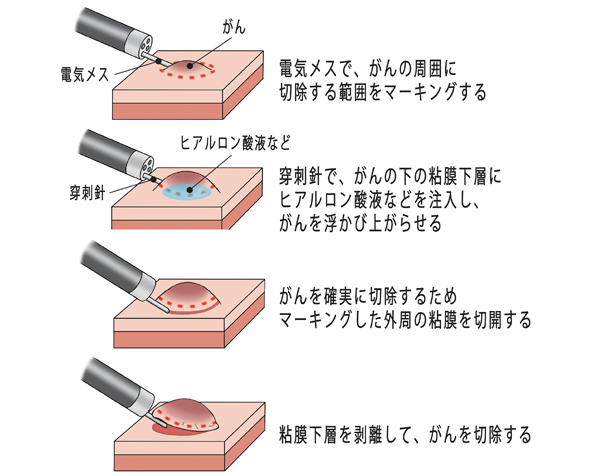
がんが広い範囲に広がっていても、粘膜内のがんであれば治療できます。しかし、食道の全周にわたる剥離を行うと、治療後に食道が狭窄を起こすことがあります。その場合には、食道を広げる治療が必要になります。
2-3.食道がんの治療法2――手術
- がんの近くだけでなく広範囲のリンパ節郭清(かくせい)が必要。
- 切除した食道の代わりに胃で食道を再建する。
- 3つの再建方法の中で食べた物が最も通りやすいのは後縦隔経路(こうじゅうかくけいろ)。
食道を切除し、リンパ節を切除するリンパ節郭清*が行われます。
食道がんのリンパ節転移は、がんの近くに起きるとは限りません。離れたリンパ節に転移する可能性もあるため、広い範囲のリンパ節郭清が必要になります。たとえば胸部食道がんの場合、胸部だけでなく、頸部や腹部のリンパ節も切除する3領域リンパ節郭清が行われます。
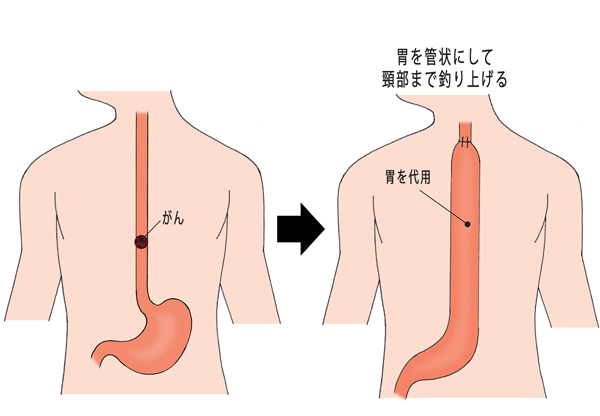
さらに取り除いた食道の代わりに、食べ物が通る管を再建する必要があります。再建には基本的に胃が使われます。胃を管状にして頸部まで釣り上げるのです。胃を利用できない場合には、大腸や小腸が使われます。
*リンパ節郭清:リンパ節を切除すること
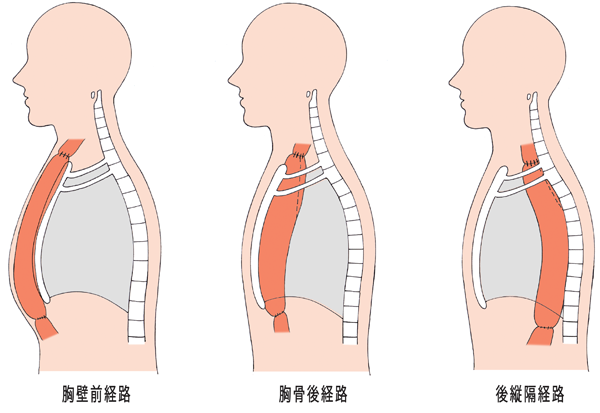
(図)食道の再建
再建には3つの方法があります。胸壁の前を通す胸壁前経路(きょうへきぜんけいろ)、本来の食道の位置に通す後縦隔経路、その中間型である胸骨後経路(きょうこつこうけいろ)です。
かつては胸壁前経路がよく行われていました。縫合不全が起きた場合でも対処しやすいためですが、食べ物が通りにくいという欠点があります。食べた物が通りやすいのは後縦隔経路です。ただし、縫合不全が起きた場合には重症化するリスクがあります。そういったことから、従来は中間型の胸骨後経路が多くなっていました。ところが、最近は機械で縫合を行うようになり、縫合不全の危険が低下したこともあって、後縦隔経路での再建が増えてきています。ただ、術後に持ち上げた胃に胃がんができたときには、胃を切除するのが困難になります。
食道がんの手術は、頸部・胸部・腹部を開いて行う手術の他に、胸腔鏡(きょうくうきょう)などで見ながら行う鏡視下手術があります。鏡視下手術は傷が小さくてすみますが、食道を摘出したり、広範囲のリンパ節郭清を行ったりするのは、通常の手術と同じです。鏡視下手術であっても大がかりな手術となります。
(図) 「食道の再建経路」
2-4.食道がんの治療法3――その他
- 手術以外の根治療法では化学療法と放射線療法を同時併用する化学放射線療法が行われる。
食道がんの治療では、内視鏡治療や手術の他に、放射線療法や化学療法が行われることもあります。
放射線療法
日本人の食道がんは多くが扁平上皮がんです。扁平上皮がんには放射線が効きやすいため、放射線療法は食道がんの重要な治療法の1つです。手術の補助療法として行う場合と、根治的治療として行う場合とがあります。がんが気管や大動脈などにくっついているような場合には、そのまま手術したのではがんを取り切れない可能性があるので、補助療法として手術前に放射線を照射し、がんを小さくしてから手術を行います。手術後に、再発防止のために補助的に放射線をかける場合もあります。根治的治療の場合は、化学療法と組み合わせた化学放射線療法となります。
化学療法
根治的な化学放射線療法では、シスプラチン、フルオロウラシルの2剤を併用するのが一般的です。手術前に行う補助療法としての化学療法では、最近はシスプラチン、フルオロウラシル、ドセタキセルの3剤併用が多く用いられています。
2-5.食道がんの治療で使われる薬剤
食道がんの治療では、次のような抗がん剤が使われています。
(表) 「食道がんの治療で用いられる主な抗がん剤」
| 一般名 | 商品名 | 特徴 | 主な有害事象 |
| フルオロウラシル | 5-FUなど | 代謝拮抗薬の一種。DNAの合成を阻害して抗腫瘍効果を発揮する。 | 悪心・嘔吐、下痢、食欲低下、白血球減少など。 |
| シスプラチン | ランダ、ブリプラチンなど | プラチナ(白金)製剤の一種。高い抗腫瘍効果を発揮するが、副作用も強い。 | 腎機能障害、白血球減少、貧血、血小板減少、悪心・嘔吐、口内炎など。 |
| ドセタキセル | タキソテールなど | タキサン系抗がん剤の一種。がん細胞の分裂を妨げる働きがある。 | 白血球減少、貧血、血小板減少、ショック症状、浮腫など。 |
2-6.食道がん治療の合併症と副作用
- 手術を受けたら食事はよく噛んで、ゆっくりと、少しずつ。
内視鏡治療を受けた場合
内視鏡によるESD(内視鏡的粘膜下層剥離術)で、食道の全周に近く治療した場合には、治療後に食道の狭窄が起こり、食べた物が通過しにくくなることがあります。その場合には、食道を広げるための治療が行われます。
手術を受けた場合
食道がんの手術を受け、食道を摘出して、胃で再建を行った場合、食べたものをためる胃の機能が失われます。そのため、胃の摘出手術を受けた人と同じように、一度にたくさん食べることができなくなります。食事するときには、よく噛んで、ゆっくりと、少しずつ食べるように心がけることが大切です。食べる内容に関しての制限はなく、好きなものを食べることができます。
放射線療法を受けた場合
頸部に照射した場合には、副作用として、飲食物を飲み込むときの違和感、甲状腺機能低下などの症状が出ることがあります。胸部に照射した場合には肺や心臓への影響、腹部に照射した場合には腸への影響が出ることがあります。
化学療法を受けた場合
抗がん剤はがん細胞だけでなく、正常細胞にも影響を及ぼしてしまうために副作用が現れます。5-FUは「悪心・嘔吐、下痢、食欲不振、白血球減少など」が、シスプラチンは「腎機能障害、白血球減少、貧血、血小板減少、悪心・嘔吐、口内炎など」が、ドセタキセルは「白血球減少、貧血、血小板減少、ショック症状、浮腫など」が主な副作用です。放射線療法を同時併用する化学放射線療法では、治療効果が高くなりますが、副作用も強くなります。
(表) 「食道がんの治療で用いられる化学療法(抗がん剤)の主な副作用」
| 一般名 | 商品名 | 特徴 | 主な有害事象 |
| フルオロウラシル | 5-FUなど | 代謝拮抗薬の一種。DNAの合成を阻害して抗腫瘍効果を発揮する | 悪心・嘔吐、下痢、食欲低下、白血球減少など。 |
| シスプラチン | ランダ、ブリプラチンなど | プラチナ(白金)製剤の一種。高い抗腫瘍効果を発揮するが、副作用も強い。 | 腎機能障害、白血球減少、貧血、血小板減少、悪心・嘔吐、口内炎など。 |
| ドセタキセル | タキソテールなど | タキサン系抗がん剤の一種。がん細胞の分裂を妨げる働きがある。 | 白血球減少、貧血、血小板減少、ショック症状、浮腫など。 |
2-7.食道がん治療後の経過観察
治療から5年間は、理想的には3ヵ月に1回は通院し、6ヵ月に1回は検査を受け、再発が起きていないか、治療した部位がきちんと機能して生活ができているかをチェックします。行われる検査は、内視鏡検査、腹部と頸部の超音波検査、CT検査、腫瘍マーカーを含む血液検査、胸部X線検査などです。転移が疑われる場合にはPET-CT検査を行います。
2-8.食道がんの患者さんがよく気にしたり悩んだりすることQ&A
- Qセカンドオピニオンは、すべき?
- A
- 担当医の意見が第一の意見であるのに対し、他の医師の意見をセカンドオピニオンと呼びます。すべての患者さんがセカンドオピニオンを聞きに行ったほうがよいわけではありません。担当医の説明を聞き、自分で納得できればそれで十分である場合も多いでしょう。しかし判断に困ったり、納得がいかない場合には、これまでの治療経過・検査結果・今後の予定などを担当医に記載してもらい、別の医師の意見を聞くのもよいでしょう。そして、その結果を担当医に持ち帰って相談するのがベストです。
- Q食道がんの手術を受けた場合、どのくらいの期間で社会復帰できますか?
- A
- 個人差が大きく、一概には言えませんが、退院後1~2ヵ月ほどたってから職場に復帰するケースが多いようです。短時間の勤務から始めることができれば理想的です。仕事に復帰して問題になりやすいのが食事です。手術を受けた人の場合、食事は少量ずつ時間をかけてゆっくり取る必要があります。そうした環境が整っていると、復帰しやすいといえます。










