(監修:国立研究開発法人 国立がん研究センター東病院頭頸部内科長 田原 信先生)
1.喉頭がん(声門がん、声門上がん、声門下がん)とは
- 1-1.喉頭がん(声門がん、声門上がん、声門下がん)とは
- 1-2.喉頭がん(声門がん、声門上がん、声門下がん)の検査
- 1-3.喉頭がん(声門がん、声門上がん、声門下がん)の状態を理解するための基礎知識
- 1-4.喉頭がん(声門がん、声門上がん、声門下がん)の進行度
- 1-5.喉頭がん(声門がん、声門上がん、声門下がん)の再発
- 2.喉頭がんの治療について次のページ »
- 3.喉頭がんに関する記事一覧/先進医療/医療機関情報次々のページ »
1-1.喉頭がん(声門がん、声門上がん、声門下がん)とは
- 女性よりも男性に多い。
- 声帯にがんができると、声がかすれるなど、初期から症状が出ることもある。
- 喉頭がんは、「声門がん」、「声門上がん」、「声門下がん」の3つに分類される。
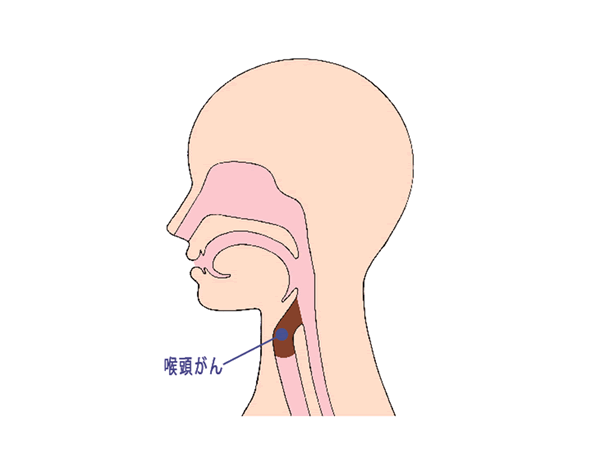
喉頭は喉の奥の「のどぼとけ」に囲まれた部分で、気管につながっています。喉頭の内側は粘膜でおおわれていて、喉頭がんはこの粘膜から発生します。
喉頭がんは男性に多い傾向があります。喫煙が重要な危険因子となっているので、喫煙者の多い男性の発生率が高くなるのです。
喉頭には声帯があり、これが振動することで声が出ます。また、食べ物などを飲み込むときには、喉頭蓋(こうとうがい)という蓋を閉じることで食べ物などが気管に入らないようにしています。声帯にがんができると、多くの場合、声がかすれるので、割と早く気づきます。ただ、喫煙者の中には、声がかすれるのをタバコのせいだと考え、受診が遅れてしまう人もいます。早く受診すすることが大切です。それ以外には、のどの異物感や痛み、首のしこり、呼吸がしにくい、食べ物が飲み込みづらいなどの症状があげられます。
喉頭がんは、がんのできている部位によって、3つに分類されています。声帯のある部分を声門といい、そこにできたのが「声門がん」、声門より上にできたのが「声門上がん」、声門より下にできたのが「声門下がん」です。
喉頭がんは、治療後1~2年のうちに再発することが多いです。また、喉頭内に再発することもあれば、転移として別の部位に起こることもあります。喉頭がんのうち、声門上がんは、リンパ節転移が起こりやすいとされています。
(図1)喉頭がんの位置
喉頭がんの5年相対生存率(喉頭がんと診断された人で5年後に生存している人の割合を、日本全体で5年後に生存している人の割合で割って求める)は、75.9%となっています。
(図2)がん種別5年生存率
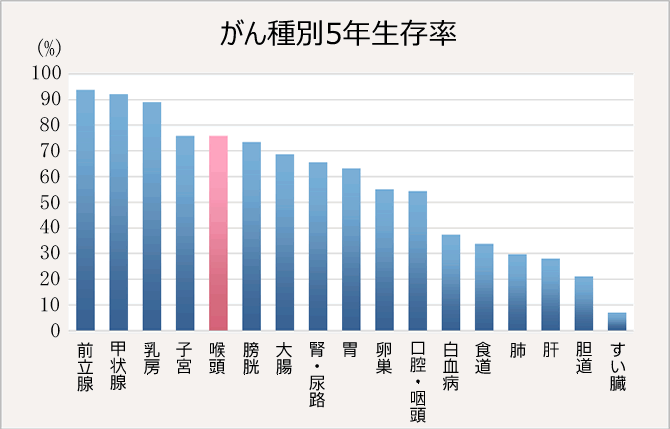
引用:全国がん罹患モニタリング集計 2003-2005年生存率報告
独立行政法人国立がん研究センターがん研究開発費「地域がん登録精度向上と活用に関する研究」平成22年度報告書
(図3)喉頭がんステージ別生存率
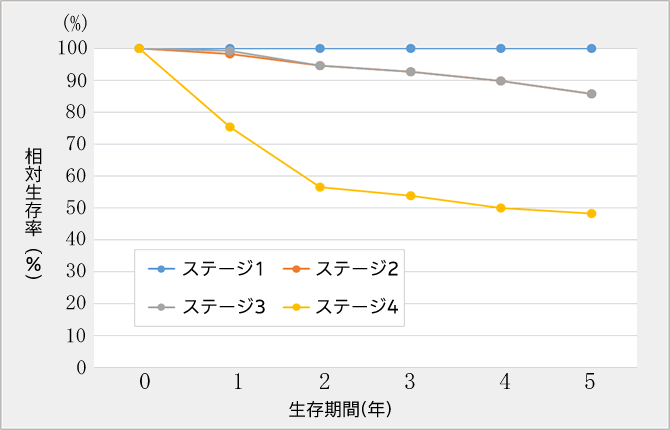
引用:全国がん(成人病)センター協議会の生存率共同調査(2015年8月集計)による
1-2.喉頭がん(声門がん、声門上がん、声門下がん)の検査
- がんが疑われる場合は、喉頭鏡が使用される。
- 治療法を選択するためにもどこまで浸潤しているかを詳しく調べる。
喉頭がんが疑われる場合には、喉頭鏡(喉頭を観察するための検査器具)を用いた視診が行われます。これでがんが見つかることもあります。
喉頭用の内視鏡を使用すると、ライトに照らし出された喉頭の内部をモニターに映し出せるため、喉頭の奥まで観察することができます。
確定診断のためには、内視鏡を使って組織の一部を採取し、それを顕微鏡で調べる生検が必要です。
がんの広がりや転移を調べるためには、画像検査が行われます。頸部の超音波検査の他、CT検査やMRI検査が行われることもあります。
(表)喉頭がん(声門がん、声門上がん、声門下がん)の検査
| 検査名 | 検査のやり方 | 検査でわかること |
| 喉頭鏡検査 | 喉頭鏡を使って喉頭内を観察する。 | 喉頭内の腫瘍の有無や、腫瘍の大きさなどがわかる。 |
| 内視鏡検査 | 内視鏡を使って喉頭内を拡大して観察する。 | 喉頭鏡では見にくい部位も観察することができる。腫瘍の有無や大きさなどがわかる。 |
| 頸部超音波検査 | 体内に超音波を発信し、反射してくる超音波をとらえて、体内を画像化する。 | がんの浸潤の程度、リンパ節転移や遠隔転移の有無などがわかる。 |
| CT検査 | エックス線を利用して体内を断層画像として描き出す。 | がんの浸潤の程度、リンパ節転移や遠隔転移の有無などがわかる。 |
| MRI検査 | 磁気を利用して体内を断層画像として描き出す。 | がんの浸潤の程度、リンパ節転移や遠隔転移の有無などがわかる。 |
| 生検 | 腫瘍の一部を採取し、顕微鏡で調べる。 | がんであるかどうかがわかる。 |
1-3.喉頭がん(声門がん、声門上がん、声門下がん)の状態を理解するための基礎知識
患者さんが本当に納得できる治療を受けるためには、治療法の大きな流れと診断のポイント、ご自身の体の状態について、しっかり理解しておくことが大切です。そのうえで、ご自身がこれからどのように生きたいかを考え、医師とよいコミュニケーションをとりながら、治療法を選んでください。
次のような点についてチェックすると、現状の把握や今後の治療法の検討に便利です。
(表)喉頭がん(声門がん、声門上がん、声門下がん)のチェックリスト
| チェック項目 | それを知る意義 |
| がんのできている部位 | 病期分類や治療法の選択に必要 |
| がんの広がり(浸潤の程度) | |
| リンパ節転移の有無と程度 | |
| 遠隔転移の有無 |
1-4.喉頭がん(声門がん、声門上がん、声門下がん)の進行度
- 喉頭がんでは声門上がん、声門がん、声門下がんに分けて進行度を診断する。
喉頭の病期分類では、がんがどこまで浸潤しているは、声門がん、声門上がん、声門下がんに分けて評価します。
(表)「声門がんの病期」
①「T分類(がんの大きさ、浸潤の状態など)」
| TX | 原発腫瘍の評価が不可能 |
| T0 | 原発腫瘍を認めない |
| Tis | 上皮内がん |
| T1 | 声帯運動が正常で、(一側)声帯に限局する腫瘍(前または後連合に達してもよい) |
| T1a | 一側声帯に限局する腫瘍 |
| T1b | 両側声帯に浸潤する腫瘍 |
| T2 | 声門上部、および/または声門下部に進展するもの、および/または声帯運動の制限を伴う腫瘍 |
| T3 | 声帯が固定し喉頭内に限局する腫瘍、および/または傍声帯間隙および/または甲状軟骨の内側に浸潤する腫瘍 |
| T4a | 甲状軟骨の外側を破って浸潤する腫瘍、および/または喉頭外、すなわち気官、舌深層の筋肉/外舌筋(オトガイ舌筋、舌骨舌筋、口蓋舌筋、茎突舌筋)を含む頸部軟部組織、前頸筋群、甲状腺、食道に浸潤する腫瘍 |
| T4b | 椎前間隙、縦隔に浸潤する腫瘍、および/または頸動脈を全周性に取り囲む腫瘍 |
②「N分類(リンパ節への転移の状態)
| NX | 所属リンパ節転移の評価が不可能 |
| N0 | 所属リンパ節転移なし |
| N1 | 同側の単発性リンパ節転移で最大径が3㎝以下 |
| N2a | 同側の単発性リンパ節転移で最大径が3㎝をこえるが6㎝以下 |
| N2b | 同側の単発性リンパ節転移で最大径が6㎝以下 |
| N2c | 両側あるいは対側のリンパ節転移で最大径が6㎝以下 |
| N3 | 最大径が6㎝をこえるリンパ節転移 |
注:正中リンパ節は同側リンパ節である。
③「M分類(遠隔転移の状態)
| M0 | 遠隔転移なし |
| M1 | 遠隔転移あり |
④「病気分類」
| N0 | N1 | N2a,N2b,N2c | N3 | |
| Tis | 0 | – | – | – |
| T1 | Ⅰ | Ⅲ | ⅣA | ⅣB |
| T2 | Ⅱ | Ⅲ | ⅣA | ⅣB |
| T3 | Ⅲ | Ⅲ | ⅣA | ⅣB |
| T4a | ⅣA | ⅣA | ⅣA | ⅣB |
| T4b | ⅣB | ⅣB | ⅣB | ⅣB |
| M1 | ⅣC | ⅣC | ⅣC | ⅣC |
「頭頸部癌診療ガイドライン」2013年版、日本頭頸部癌学会編(金原出版)を参考に編集部にて作成。
(表)「声門上がんの病期」
①「T分類(がんの大きさ、浸潤の状態など)」
| TX | 原発腫瘍の評価が不可能 |
| T0 | 原発腫瘍を認めない |
| Tis | 上皮内がん |
| T1 | 声帯運動が正常で、声門上部の1 亜部位に限局する腫瘍 |
| T2 | 咽頭の固定がなく、声門上部の他の亜部位、声門または声門上部の外側域(たとえば舌根粘膜、咽頭蓋谷、梨状陥凹の内壁など)の粘膜に浸潤する腫瘍 |
| T3 | 声帯が固定し喉頭に限局するもの、および/または輪状後部、咽頭蓋前間隙に浸潤する腫瘍、傍声帯間隙浸潤、および/または甲状軟骨の内側に浸潤する腫瘍 |
| T4a | 甲状軟骨を破って浸潤する腫瘍、および/または喉頭外、すなわち気管、舌深層の筋肉/外舌筋(オトガイ舌筋、舌骨舌筋、口蓋舌筋、茎突舌筋)を含む頸部軟部組織、前頸筋群、甲状腺、食道に浸潤する腫瘍 |
| T4b | 椎前間隙、縦隔に浸潤する腫瘍、および/または頸動脈を全周性に取り囲む腫瘍 |
②「N分類(リンパ節への転移の状態)
| NX | 所属リンパ節転移の評価が不可能 |
| N0 | 所属リンパ節転移なし |
| N1 | 同側の単発性リンパ節転移で最大径が3㎝以下 |
| N2a | 同側の単発性リンパ節転移で最大径が3㎝をこえるが6㎝以下 |
| N2b | 同側の単発性リンパ節転移で最大径が6㎝以下 |
| N2c | 両側あるいは対側のリンパ節転移で最大径が6㎝以下 |
| N3 | 最大径が6㎝をこえるリンパ節転移 |
注:正中リンパ節は同側リンパ節である。
③「M分類(遠隔転移の状態)
| M0 | 遠隔転移なし |
| M1 | 遠隔転移あり |
④「病気分類」
| N0 | N1 | N2a,N2b,N2c | N3 | |
| Tis | 0 | – | – | – |
| T1 | Ⅰ | Ⅲ | ⅣA | ⅣB |
| T2 | Ⅱ | Ⅲ | ⅣA | ⅣB |
| T3 | Ⅲ | Ⅲ | ⅣA | ⅣB |
| T4a | ⅣA | ⅣA | ⅣA | ⅣB |
| T4b | ⅣB | ⅣB | ⅣB | ⅣB |
| M1 | ⅣC | ⅣC | ⅣC | ⅣC |
「頭頸部癌診療ガイドライン」2013年版、日本頭頸部癌学会編(金原出版)を参考に編集部にて作成。
(表)「声門下がんの病期」
①「T分類(がんの大きさ、浸潤の状態など)」
| TX | 原発腫瘍の評価が不可能 |
| T0 | 原発腫瘍を認めない |
| Tis | 上皮内がん |
| T1 | 声門下部に限局する腫瘍 |
| T2 | 声門に進展し、その運動が正常か制限されている腫瘍 |
| T3 | 声帯が固定し、喉頭内に限局する腫瘍 |
| T4a | 輪状軟骨あるいは甲状軟骨に浸潤する腫瘍、および/または喉頭外、すなわち気管、舌深層の筋肉/外舌筋(オトガイ舌筋、舌骨舌筋、口蓋舌筋、茎突舌筋)を含む頸部軟部組織、前頸筋群、甲状腺、食道に浸潤する腫瘍 |
| T4b | 椎前間隙、縦隔に浸潤する腫瘍、および/または頸動脈を全周性に取り囲む腫瘍 |
②「N分類(リンパ節への転移の状態)
| NX | 所属リンパ節転移の評価が不可能 |
| N0 | 所属リンパ節転移なし |
| N1 | 同側の単発性リンパ節転移で最大径が3㎝以下 |
| N2a | 同側の単発性リンパ節転移で最大径が3㎝をこえるが6㎝以下 |
| N2b | 同側の単発性リンパ節転移で最大径が6㎝以下 |
| N2c | 両側あるいは対側のリンパ節転移で最大径が6㎝以下 |
| N3 | 最大径が6㎝をこえるリンパ節転移 |
注:正中リンパ節は同側リンパ節である。
③「M分類(遠隔転移の状態)
| M0 | 遠隔転移なし |
| M1 | 遠隔転移あり |
④「病気分類」
| N0 | N1 | N2a,N2b,N2c | N3 | |
| Tis | 0 | – | – | – |
| T1 | Ⅰ | Ⅲ | ⅣA | ⅣB |
| T2 | Ⅱ | Ⅲ | ⅣA | ⅣB |
| T3 | Ⅲ | Ⅲ | ⅣA | ⅣB |
| T4a | ⅣA | ⅣA | ⅣA | ⅣB |
| T4b | ⅣB | ⅣB | ⅣB | ⅣB |
| M1 | ⅣC | ⅣC | ⅣC | ⅣC |
「頭頸部癌診療ガイドライン」2013年版、日本頭頸部癌学会編(金原出版)を参考に編集部にて作成。
1-5.喉頭がん(声門がん、声門上がん、声門下がん)の再発
- 手術や放射線療法後でがんを取り除いても再発が起きることがある。
- 再発は局所に起きることも離れた部位に起きることもある。
喉頭がんは、手術や放射線療法で取り除くことができても、その後に再発することがあります。手術や放射線療法でがんが消失したように見えても、肉眼では見えないがんが残っていることがあります。それが時間の経過とともに増殖してくることで再発が起こるのです。再発はがんがあった周囲の組織に起こることもありますし、リンパ節や離れた臓器への転移という形で現れてくることもあります。特に再発が起こりやすいのは、治療終了から3年間です。







