(監修:国立がん研究センター東病院 呼吸器外科科長 坪井正博先生)
2.肺がんの治療について
2-1.肺がんの治療
- 非小細胞肺がん、小細胞肺がんともに、治療は病期ごとに異なる。
1.非小細胞肺がん
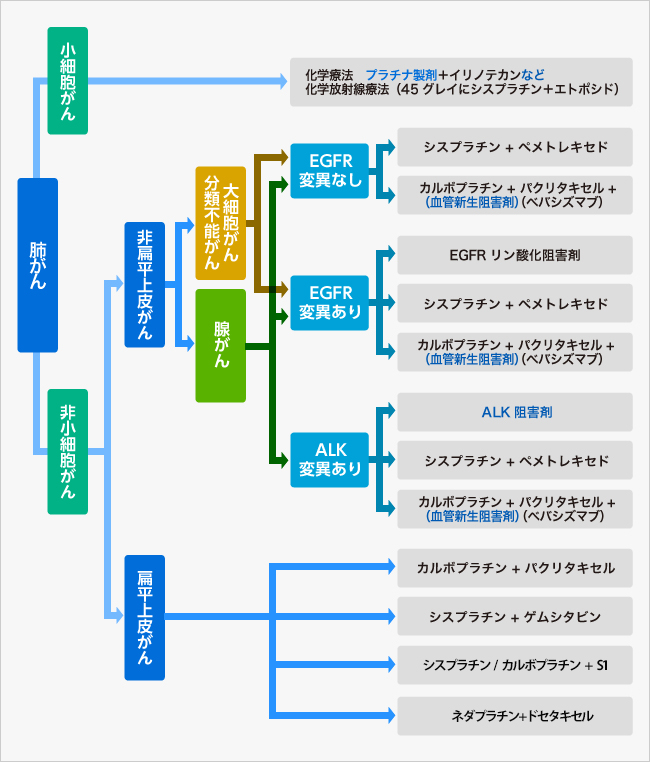
非小細胞肺がんの治療は病期ごとに異なってきます。
図1:非小細胞肺がんの治療方法
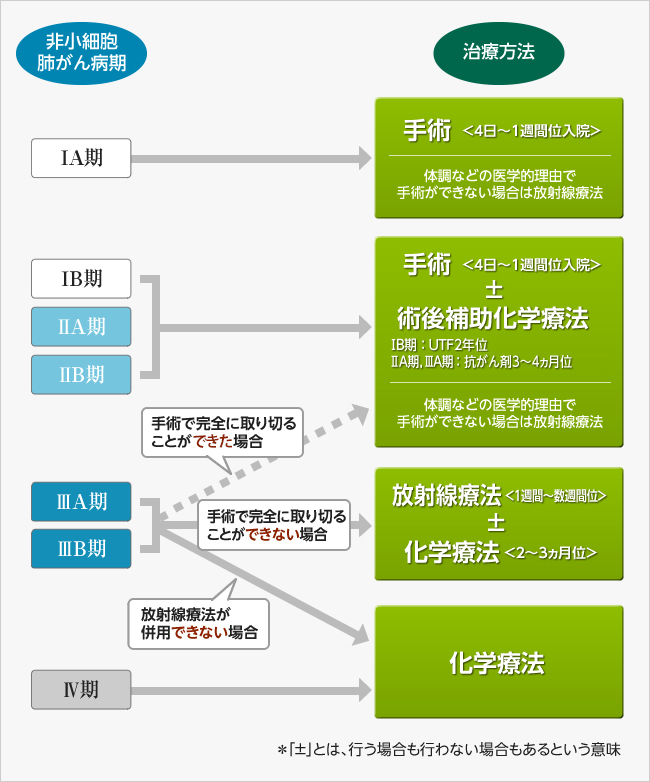
基本的に、ⅠA期は手術が行われ、手術後もⅠA期であれば一般に経過観察、2cm以上で再発リスクがありそうであれば、手術で完全に取り切れていてもUFTによる術後補助化学療法も行うことがある。ⅠB期では、手術を行って完全に取り切れた場合でも生存率のデータから、UFT※による術後補助化学療法が行われます。
※UFT:テガフール・ウラシル配合剤
ⅡA期・ⅡB期では、基本的に手術を行い、プラチナ製剤を用いた術後補助化学療法を行うのが一般的です。(ただし、75歳以上の場合には、安全性の面から手術のみの場合が多いです。)
Ⅲ期は、いちばん治療のバリエーションが多いステージです。ガイドラインにもいくつか治療のオプションがあります。このなかのどれを選択するのかは、その患者さんの主治医の判断もしくは、患者さんの希望(意思)によることが多分にあります。たとえば、切除可能Ⅲ期と切除不能Ⅲ期があるのですが、その線引きが医療機関によって異なります。そのような場合は、自分が納得いかないのであれば、セカンドオピニオンを取ってみるのも得策です。先述のように、Ⅲ期は他の病期に比べていろいろな治療法があるので、治療法を決めるのは簡単ではありません。
Ⅲ期でも特にⅢA期が最も迷います。ⅢB期では、抗がん剤治療と放射線治療の併用療法が標準的治療になっています。抗がん剤治療や放射線治療が著効したら手術するチャンスが出てくるケースもありますが、手術できるⅢB期の患者さんは限られています。
Ⅳ期の治療は、基本的に抗がん剤治療です。ただし、症状緩和のために放射線治療を行ったり、検査のための手術をすることがあります。
肺がんの治療方法は、一般に早期であれば局所療法を、進行していれば全身療法(全身に作用を及ぼす療法)を選択します。肺がんの局所療法の代表的な治療は、手術と放射線療法です。昨今は気管支鏡(内視鏡)で見える範囲にある肺門部の早期肺がんに対し、体への負担の少ない治療として、レーザー療法の一種である光線力学的治療なども行われています。それに対し、全身療法の代表的な治療は抗がん剤を使った薬物療法(化学療法)です。これには、従来からある細胞毒の薬(狭義の抗がん剤)と、分子標的治療薬そして、最近保険診療になった免疫チェックポイント阻害剤があります。
また、現在は免疫機能を高める免疫療法も全身療法の1つです。免疫チェックポイント阻害剤を用いた免疫療法として、日本で開発された抗PD-1抗体薬が世界で、そして日本で保険診療として使われています。今後、さらなる発展が期待される治療です。海外ではすでに承認され、本邦でも保険診療の目処がついた分子標的薬剤を用いた治療が出てきています。
2.小細胞肺がん
小細胞肺がんの治療は、非小細胞肺がんと同様に病期ごとに異なってきます(図2)。小細胞肺がんの病期は早期限局型、限局型、進展型の3つに分類されます。
図2:小細胞肺がんの治療方法
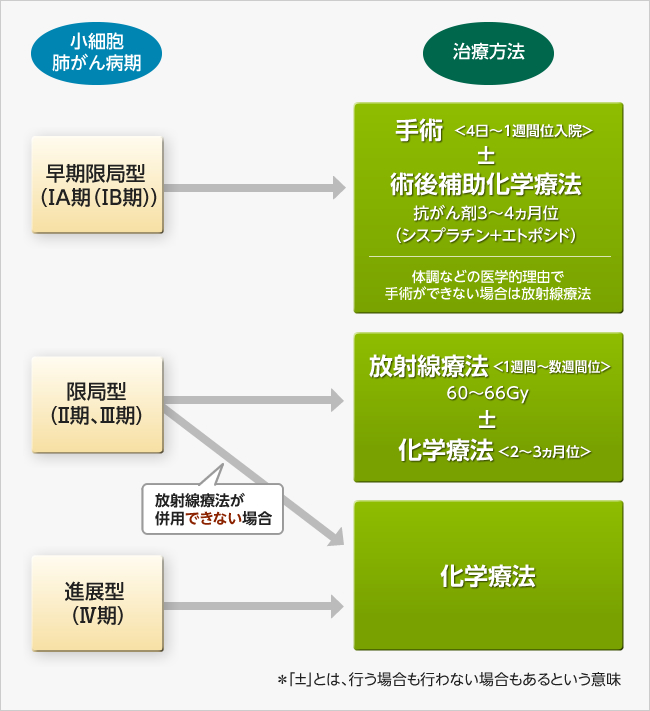
早期限局型は、最も程度が軽く、がんが発生部位側の肺に留まっている、もしくは気管支に入り込んでいるが気管分岐部から2㎝以上離れている状態です。早期限局型なら、がんの根治治療が可能なため手術を行うことができます。しかし、小細胞肺がんは進行が早いため、この状態で見つかる可能性は非常に低いといえます。
限局型は、がん発生部と同じ側の肺、縦隔リンパ節、鎖骨上窩リンパ節にがんが留まっている状態です。がんも3~5㎝へと肥大化し転移が起こっているものの、リンパ節までで留まっており遠隔転移がない状態です。限局型は、化学療法と放射線療法で対処していきます。
進展型は、がんが限局型の範囲を超え浸潤している状態です。転移が多く見られ、進行がかなり進んだ段階にあると言えます。進展型は、抗がん剤を使用した化学療法が単独で行われることがほとんどです。
2-2.肺がんの治療―1.手術
- 縮小手術は、すりガラス状陰影など初期の肺がんの場合に行う。
- 拡大手術は、肺がんが肺の周囲に浸潤している場合に行う。
- 肺葉切除術は、がんのできている肺葉をブロックごと切除し、周囲のリンパ節も切除する、肺がんの標準的な手術
縮小手術
最近の医療は、体に対して負担の少ない「低侵襲」の方向に進んでいます。肺がんの手術も同様で、部分切除術(楔状(けつじょう)切除術)とか区域切除術と呼ばれる、より手術範囲の少ない縮小手術が行われています(図1①・②)。
図1:手術の切除部位
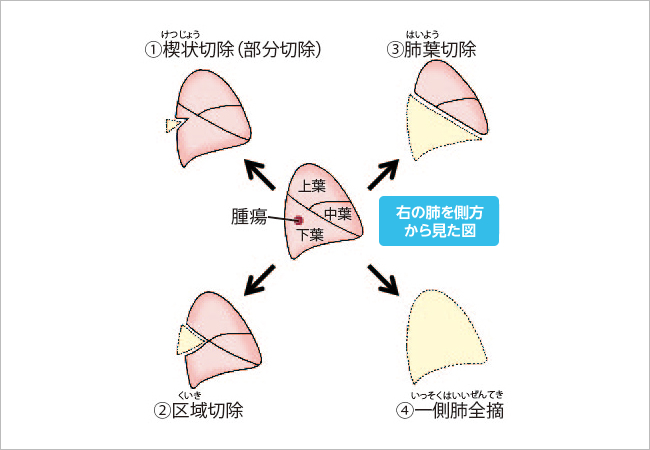
区域切除や部分切除(楔状(けつじょう)切除)といった縮小手術は、CT検査で曇ったすりガラスのように淡くぼやけて映る”すりガラス状陰影”と呼ばれる初期のがんの場合に行います。区域切除とは、がんができた肺葉の一部を切除する術式です。
楔状切除は、区域切除よりさらに小さな切除で、がんとその周囲を楔状に切り取る方法です。肺葉切除や肺全摘の割合が減少しているのに対し、CT(コンピュータ断層撮影)の導入に伴い、縮小手術の割合が増えてきています。
また、最近では、手術前の画像検査で、転移しやすい性質の悪いがんか、転移しにくいおとなしいがんなのかを、ある程度推定できるようになりました。多くの医療機関が、「2㎝以下のおとなしいタイプで、肺の表面寄りにあるがん」であれば部分切除を、「肺の内部にあるがん」であれば区域切除をしているようです。
拡大手術
肺がんが肺の周囲に浸潤している場合には、標準的なやり方ではがんを完全に取り切ることが難しい場合があります。そのようなとき、がんが広がっている周辺の組織も含めて切除する手術をすることがあります。切除する範囲は、がんがどこまで広がっているかで異なりますが、肋骨、脊椎骨、横隔膜、心臓を含む心膜・心臓の一部(左心房)などに及ぶこともあります。この場合の手術は、リンパ節転移がない、あるいは一部の狭い範囲に限られていると考えられるときに行われます。
肺葉切除術
肺がんの標準的な手術は、がんのある肺葉を切除する肺葉切除術です(図1③)。
肺は、右側が3つ、左側が2つのブロックに分かれています。肺野型肺がん(肺の奥の肺野末梢の細気管支や肺胞などに発生するがん)の手術では、がんのできている肺葉をブロックごと切除し、周囲のリンパ節も切除する肺葉切除術+リンパ節郭清術が最も標準的な治療です。
リンパ節は、その多くはリンパ管を含む脂肪組織の中に埋まっているので、リンパ節を取り除く際には、脂肪組織も含めて一塊にして切除します。それを郭清と言います。
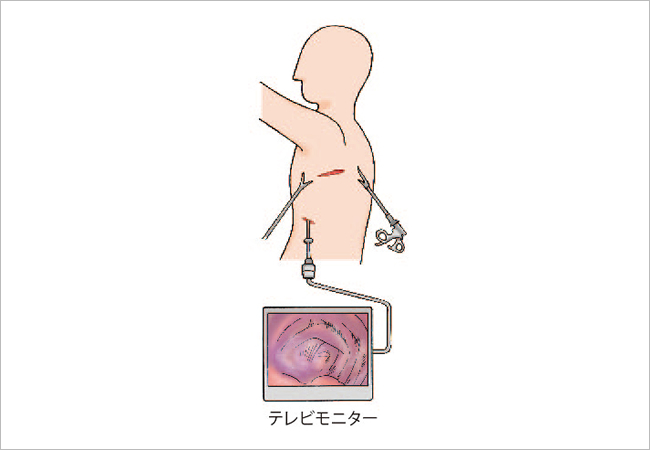
肺葉切除術では、完全胸腔鏡下手術を積極的に取り入れている施設もありますが、一般に胸を6~12㎝前後切開し、ポートと言われる別の穴から胸腔鏡を入れ、直に肺の中を見たり、カメラが捉えた画像をモニターで見たりして手術を進めます。これを胸腔鏡補助下手術と言い、現在、最も広く行われている方法です(図2)。
図2:完全胸腔鏡下手術
2-3.肺がんの治療―2.放射線療法
- 現時点では、手術可能な人には、積極的に推奨されない。
- 高齢者など、手術に耐えるだけの体力がない人や、どうしても手術を受けたくない人に推奨される。
肺がん治療では、放射線療法は手術と並ぶ代表的な局所療法です。
最近では、Ⅰ期非小細胞肺がんに対する定位放射線療法が従来の照射方法より安全で効果があることが明らかになっています。ただし、現時点では標準手術(肺葉切除)が可能な人が、手術ではなく放射線療法を選択した場合、その約20%の方が治療後3年以内に本来手術で取り切れる範囲に局所再発が起こることが示されており、手術が可能な人には積極的に推奨されません。
その一方で、何らかの原因で標準手術ができないⅠ期の人では、手術と並ぶ治療の選択肢となる可能性があります。放射線療法は、手術と異なり、直に体に傷をつけることがありません。ですから、高齢などのために、手術に耐えられるだけの体力がない人や、どうしても手術を受けたくない人などには推奨されます。
縦隔リンパ節転移のあるⅢ期の非小細胞肺がんでは、化学療法と放射線治療の併用が標準的治療です。
また、Ⅲ期の非小細胞肺がんで手術も化学療法も受けられない人に対しては、治療というよりは一時的に腫瘍が大きくなるのを防ぐことで、痛みや血痰などの症状緩和(症状を和らげる)を目的に放射線治療を行うことがあります。
Ⅳ期の放射線療法は、主に転移のために生じている症状の緩和に用いられます。とりわけ、骨転移と脳転移に対して高い効果を発揮します。
2-4.肺がんの治療―3.全身療法
- がんが転移し、がん細胞が血管やリンパ節に入り込んでいると予想される場合に行う。
がんが転移した場合、ある程度進行していて「微小転移」と言われる目に見えないがん細胞が血管やリンパ管に入り込んでいると予想される場合などには、全身に作用を及ぼす全身療法を行います。その代表が抗がん剤を用いた化学療法です。
2-5.肺がんの治療―4.抗がん剤
- 小細胞肺がんは、抗がん剤が比較的効きやすい
- 非小細胞肺がんは、分子標的薬が第一選択になる場合もある
1.小細胞肺がん
小細胞肺がんは進行が速く、発見時には進行しているケースが多いのですが、抗がん剤が比較的効きやすいとされています。その小細胞肺がんの化学療法で、よく行われる多剤併用療法は次のとおりです。
シスプラチン+エトポジトの「PE療法」。シスプラチン+イリノテカンの「PI療法」。シクロホスファミド+ドキソルビシン+ビンクリスチンの「CAV療法」。カルボプラチン+エトポシドの「CE療法」。「PE療法」と「CAV療法」の交代療法。それらの副作用については次のものがあります。
表1:代表的な多剤併用療法の副作用
| 療法名 |
使用抗がん剤名 |
主な副作用 |
| PE療法 |
シスプラチン+エトポシド |
悪心、嘔吐、食欲不振、血小板減少 |
| PI療法 |
シスプラチン+イリノテカン |
悪心、嘔吐、食欲不振、下痢 |
| CAV療法 |
シクロホスファミド+ドキソルビシン+ビンクリスチン |
悪心、嘔吐、食欲不振、脱毛 |
| CE療法 |
カルボプラチン+エトポシド |
悪心、嘔吐、食欲不振、血小板減少 |
| VP療法 |
ビノレルビン+シスプラチン |
悪心、嘔吐、食欲不振 |
| GP療法 |
ゲムシタビン+シスプラチン |
血小板減少、悪心、嘔吐、食欲不振 |
| DP療法 |
ドセタキセル+シスプラチン |
悪心、嘔吐、食欲不振、脱毛、色素沈着、アレルギー反応 |
| TP療法 |
パクリタキセル+シスプラチン |
悪心、嘔吐、食欲不振、脱毛 |
| TC療法 |
パクリタキセル+カルボプラチン |
悪心、嘔吐、食欲不振、しびれ、関節痛、
筋肉痛、アレルギー反応、脱毛 |
| SP療法 |
ティーエスワン+シスプラチン |
悪心、嘔吐、食欲不振、下痢、色素沈着 |
表2:吐きけを起こしやすい抗がん剤と主な制吐剤
| 吐きけの強さ |
抗がん剤名 |
対処に使う主な制吐剤名 |
最強
(発現率90%超) |
シスプラチン
シクロホスファミド(1500/㎥以上)
|
アブレビタント(イメンド)
5-HT3受容体拮抗薬
グラニセトロン(カイトリル)
オンダンセトロン(ゾフラン)
トロピセトロン(ナボバン)
パロノセトロン(アロキシ)
副腎皮質ステロイド薬
主にデキサメタゾン(デカドロン)
|
中程度
(発現率30~90%) |
カルボプラチン
シクロホスファミド(1500/㎥未満)
ドキソルビシン
イリノテカン
|
5-HT3受容体拮抗薬
副腎皮質ステロイド薬
|
2.非小細胞肺がん
非小細胞肺がんは、特定の遺伝子異常のある人を除いて、一般に抗がん剤がよく効くがんというわけではありません。それでも、Ⅲ期以降の進行した病期では、手術だけで根治することはまずないとされており、病期に応じて化学療法を行ったり、放射線療法を併用したりします。
昨今では、先述した特定の遺伝子異常を検出できる検査が行われています。それらの異常が認められた場合には、1次治療でこの遺伝子異常に特異的に効果を発揮する分子標的治療薬を使うことが主流になっています。この遺伝子とは、がん細胞の細胞膜にあるEGFR(上皮成長因子受容体)とALK(未分化リンパ腫キナーゼ)です。EGFRの遺伝子変異が陽性の場合はEGFR阻害剤のゲフィチニブかエルロチニブ、アファチニブを、ALK融合遺伝子転座が陽性の場合はALK阻害剤のクリゾチニブかアレクチニブを使います。
また、EGFRやALK遺伝子異常が陰性あるいは不明の場合や、これらの阻害剤が効かなくなったときには、肺がん細胞の形(組織型)や全身状態、年齢などを考慮して抗がん剤を選びます。よく用いられるのは、プラチナ製剤のシスプラチンとカルボプラチンを中心にしたプラチナ併用療法です。それに組み合わせる抗がん剤は、パクリタキセル、ドセタキセル、ゲムシタビン、ビノレルビン、イリノテカン、ペメトレキセド、テガフール・ギメラシル・オテラシルカリウム配合、ナブパクリタキセルなどです。
手術で取り切れてⅠB期からⅢA期までと診断された患者さんには、術後の再発予防を目的とした補助療法として、抗がん剤を投与することが推奨されています。Ⅱ期・ⅢA期の患者さんにはプラチナ製剤併用の抗がん剤が、ⅠB期の患者さんにはテガフールウラシル配合剤(UFT)が用いられます。とりわけ、ⅠB期の腺がんでのUFTの服用は、手術だけに比べて5年生存率が11・4%高くなると報告されています。
3.その他
新しい抗がん剤や分子標的薬など高額な治療費を要する場合、治療を受けるか否かを悩まれるケースが少なくありません。そんなときは、社会的なサポートシステムを使ったり、あるいはそのようなサポートシステムを周囲の人に見つけてもったりすることが大事です。また、医療者・医療関係者に、自分が困っていることを伝えるなど、コミュニケーションを図ることが大事です。
また、肺の手術を受けた後は、どれだけリハビリを頑張るかによって、手術後の回復具合が異なってきます。たとえば、手術時間が3時間でも、その後のリハビリ(ウォーキング・ラジオ体操などの軽い運動)を真面目に3~4カ月行わないと術前の生活の状態に戻れません。私たちは、がんを残さないように安全に手術を行いますが、その後のリハビリを頑張るのは患者さん自身なのです。
2-6.肺がんの患者さんがよく気にしたり悩んだりすることQ&A
- Q肺の摘出手術後、肺が小さくなると生活に影響が出るのでしょうか?
- A
- 一般な肺葉切除術の場合は、肺の2割あるいは2割強が切除されるのですが、しっかりとリハビリをしていただければ、元の生活に戻すことは可能です。たとえば、患者さんのなかには、元々、フルマラソンを走っていた方で、肺の摘出手術を受けた1カ月後に20㎞を走って、3カ月後にフルマラソンを走り、そのタイムが手術前と20分ほどしか変わらない方がいます。
- Q手術をするのは、元の生活に戻れる見込みがあるからなのですか?
- A
- 肺の摘出手術をすれば、たしかに肺活量は落ちます。しかし、きちんとリハビリをすれば元の生活に戻れる見込みがあるということで、医師は手術をするのです。ですから、手術後はきちんとリハビリをするのが得策です。
- Q肺がんの手術は、何歳まで受けることは可能なのでしょうか?
- A
- 高齢者は体力がなく、糖尿病や高血圧などのさまざまな合併症を抱えていることが少なくなく手術に耐えられないこともあったり、麻酔のリスクが高くなったりします。加えて、長年にわたり喫煙している人のなかには肺が痛んでいるケースが多いので、手術後に肺炎などの合併症を起こす可能性も高くなり、回復も遅れます。逆に言えば、心臓が丈夫で糖尿病などの合併症もなく、呼吸機能に問題がない状況で、患者さん自身が望めば、理論上は何歳でも手術を受けることができるのです。
肺がんに関する主な公開記事
坪井正博先生(国立がん研究センター東病院 呼吸器外科 科長 )が肺がん治療の基礎知識について解説しています。
免疫力を高める方法が変わる,世界的に注目を集める話題を取材。最新医薬品開発から患者にやさしい方法まで。
免疫の状態をよくすることでがんの闘病を支える。補完代替医療の特別講演を取材レポート。
あなたにおススメの記事はこちら
<Web公開記事>
がんの治療効果を高めるには、免疫抑制を解除し、低下した免疫力を回復させることが重要であるということが明らかになってから、この分野の研究は急速に進みつつある。第52回「日本癌治療学会」において、免疫抑制細胞の異常増殖を抑える方法の研究が、着々と進んでいることが言及されている。
<Web公開記事>
ハイパーサーミア(がん温熱療法)装置「サーモトロンRF – 8」、改良型電磁波加温装置「ASKI RF–8」を開発した、元株式会社山本ビニター専務取締役、現株式会社ピー・エイチ・ジェイ取締役最高技術部長・山本 五郎(いつお)氏にお話を伺いました。
<Web公開記事>
免疫力改善成分ごとに、ヒト臨床試験の論文について、紹介しています。
【特集】「新連載」山田邦子の がんとのやさしい付き合い方・人気の記事
<Web公開記事>
乳がんを経験された山田邦子さんが、がん患者さんが安心して治療に臨める情報を発信
<Web公開記事>
がん患者さんのQOL(生活の質)をいかに維持していくか、小林製薬株式会社中央研究所でがんの免疫研究を続けている松井保公さんにお話を伺いました。
<Web公開記事>
テレビでおなじみの南雲吉則先生が提唱する「がんから救う命の食事」を中心に、がん患者さんとそのご家族にも役立つ、がん予防のための「食の在り方」について、話を伺った。















