がん治療(標準治療)の基礎知識
治療の流れを理解し、より適切な治療を受けるために
第2回 胃がん
がんの深達度で早期がんと進行がんに分類
胃がんは胃の粘膜から発生するがんで、胃壁の深いほうへと増殖していきます。進行すると、胃壁の外に出て周囲の臓器に浸潤したり、腹膜に転移したりすることがあります。また、リンパ液や血液に乗って、リンパ節や離れた臓器に転移することもあります。
胃がんの診断には、組織を採取して顕微鏡で調べる生検が必要です。それでがん細胞が見つかれば、胃がんと診断が下されます。
治療を始める前に、必要に応じて、CT検査、超音波(エコー)検査、超音波内視鏡検査などが行われます。これらの検査で、胃がんの深達度、リンパ節転移の有無、周囲の臓器への浸潤の有無などを調べます。
CT検査は腹腔内をまんべんなく調べることができます。肝臓への転移を調べるのには超音波検査が適しています。超音波内視鏡検査は、内視鏡から超音波を発信して周囲を画像化する検査です。胃壁やその周囲の状態を詳しく調べることができます。
深達度は、がんが胃壁のどの深さまで達しているかで評価します(図1)。
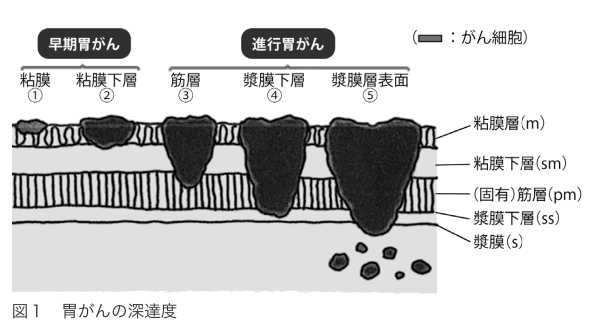
胃壁は、内側から、粘膜、粘膜下層、筋層、漿膜下層、漿膜という5層構造になっています。がんが粘膜と粘膜下層までにとどまっている場合が「早期がん」、粘膜下層を超えて進行している場合が「進行がん」です。
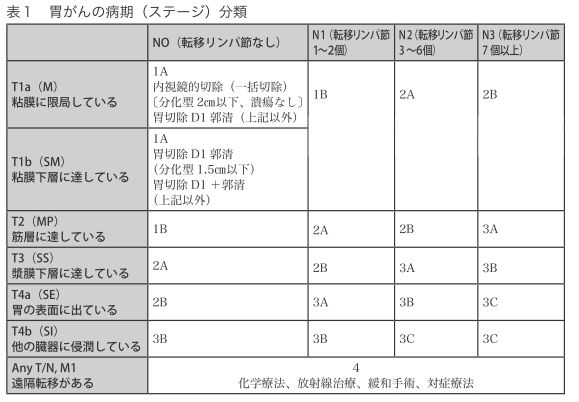
胃がんの病期(ステージ)は、深達度の他に、リンパ節転移や遠隔転移の有無を考慮して分類します(表1)。
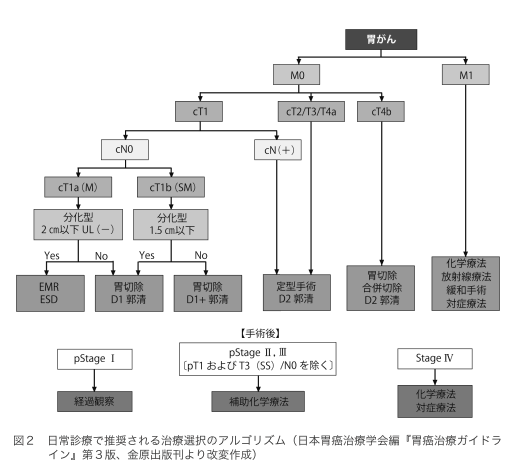
胃がんの治療は、内視鏡的切除、手術、化学療法(抗がん剤治療)が中心となっています(図2)。
粘膜にとどまっていれば「内視鏡的切除」が可能
内視鏡的切除は、胃に内視鏡を送り込み、内視鏡の先端から出した治療器具で、がんのできている粘膜を切除する治療です。手術に比べて患者さんの身体的な負担が軽く、胃が小さくなることもないため、治療後のQOL(生活の質)を低下させません。
治療の方法としては、EMR(内視鏡的粘膜切除術)とESD(内視鏡的粘膜下層剥離術)という2つの方法があります(図3)。
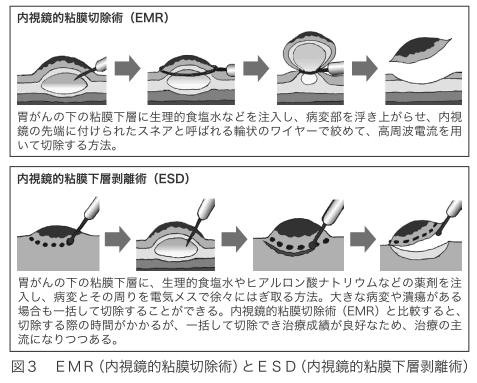
小さながんはEMRでも切除できますが、より確実に切除できるのはESDです。ESDは大きく広がったがんでも切除できます。
入院期間は施設によって異なりますが、術後1週間程度が一般的です。治療した部位は、潰瘍状態になっているため、それがある程度回復するまでは入院が必要なのです。
内視鏡的切除ではリンパ節は取れないので、リンパ節転移が起きていないことが、この治療を行う前提となります。そのため、適応となるのは、「粘膜に限局・分化型(悪性度が低いタイプ)・2㎝以下・潰瘍なし」という条件がそろっている場合です。これらの条件がそろっていれば、リンパ節転移はまず起きていないため、内視鏡で確実に切除できれば、再発の心配はほぼないのです。
ただ、内視鏡的切除には、日常診療で推奨される適応の他に、臨床研究として行うことができる適応拡大があります。具体的には、①「粘膜に限局・分化型・2㎝を超える・潰瘍なし」、②「粘膜に限局・分化型・2㎝以下・潰瘍あり」、③「粘膜に限局・未分化型(悪性度が高いタイプ)・2㎝以下・潰瘍なし」という場合に、適応拡大でESDを行うことができます。これらの場合、リンパ節転移の起きている可能性が2~3%程度あり、日常診療で推奨される治療は手術となります。しかし、患者さんが希望すればESDも可能なのです。
適応拡大でESDを受けるか、手術を受けるかについては、それぞれの治療の利点とリスクをよく理解して選択することが大切です。手術後のQOLは手術の種類で差があるので、手術ならどの術式になるのかについても説明を受ける必要があります。
内視鏡的切除を行った後は、切除した組織の病理検査が行われます。顕微鏡で深達度や組織型などを調べるのです。その結果、内視鏡的切除に当てはまらないことが明らかになり、手術が必要になる場合もあります。
手術では胃だけでなくリンパ節も切除する
治癒を目的とした手術が行われるのは、内視鏡的切除の対象にならないⅠ期と、Ⅱ期、Ⅲ期です。遠隔転移のあるⅣ期は、基本的に治癒を目指した手術の対象にはなりません。
手術では、病変部をきちんと切除し、転移の可能性があるリンパ節を取り除きます。この2つを果たすために、どのような手術が必要かを考えます。手術には多くの種類がありますが、代表的なのは次の3つです(図4)。
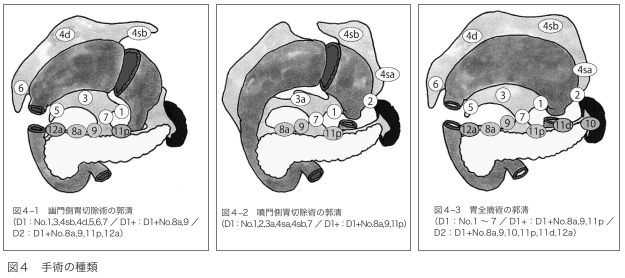
◆幽門側胃切除……幽門を含め胃の2分の1~3分の2ほどを切除。
◆噴門側胃切除……噴門を含め胃の3分の1ほどを切除。
◆胃全摘……噴門と幽門を含め胃全体を切除。
リンパ節を切除することを「リンパ節郭清」といいます。胃の周囲のリンパ節は、胃に近いほうから、D1、D2、D3と分類されています。そして、がんの状態に応じて、次のような郭清が行われます。
◆早期がん(粘膜に限局)……D1
◆早期がん(粘膜下層に達する)……D1+
◆進行がん……D2
がんのできている部位と深達度によって、病変部を確実に切除し、必要なリンパ節を郭清するためには、どのような手術が必要になるかが決まってきます。
手術後は、1回に食べられる量が少なくなるため、食事の回数を増やす必要があります。その生活に慣れるまでは大変ですが、慣れてしまえば、あまり困ることはありません。多くの人が、3回の食事と間食という形にして、通常の生活を送っています。
手術後の生活への影響は、手術の種類によってかなり差があります。手術の影響が最も少ないのは幽門側胃切除です。胃全摘に比べれば1回に食べられる量も多く、噴門が残るため、食道への逆流も心配ありません。
噴門側胃切除は、胃はかなり残りますが、幽門があるために胃の内容物が出て行きにくくなります。胃の運動が弱くなるため、送り出す力が不足してしまうのです。
最も影響が大きいのは胃全摘です。食べられる量が少なく、すぐに腸に送られるため、少しずつしか食べられません。
どの手術でも、手術後は一時的に体重が減りますが、胃切除なら半年ほどで、胃全摘も1年ほどで、体重が戻ってきます。多くの人が、標準体重までは戻すことができます。
手術後の食生活で特に重要なのは、ゆっくり食べること(1食に30分以上)と、規則正しく食事をすることです。社会復帰する場合には、その環境を整えることが大切です。それさえ守ることができれば、できない仕事はないと考えていいでしょう。
早期がんで手術なら、腹腔鏡手術が可能
腹部を数カ所小さく切開し、そこから腹腔鏡(腹腔内を見るための内視鏡)と手術器具を入れて行う手術が腹腔鏡手術です。早期がんが対象となります。これは、D1かD1+のリンパ節郭清なら、腹腔鏡手術でも確実に行えると考えられているからです。胃の切除範囲には制限がなく、胃全摘でも行えます。
切開部位が小さいため、手術後数日間の痛みが軽いのが特徴です。そのため、痛みによって起こりやすい肺炎などの合併症も減ります。痛みがあると深い呼吸ができず、痰を出せないため、肺炎が起きやすいのです。
入院期間は、通常の手術より1~2日短い程度です。胃を切除してつなぐのは通常の手術と同じなので、回復にかかる期間はあまり変わりません。
Ⅱ期とⅢ期なら術後の補助化学療法が必要
手術後の5年生存率は、Ⅰa期なら95%、Ⅰb期なら88%と高いのですが、Ⅱ期だと70~80%程度、Ⅲ期だと30~50%程度に低下してしまいます。そこで、Ⅱ期とⅢ期の場合、再発を防ぐための術後補助化学療法が行われます。S-1を1年間内服するのが標準治療です。
Ⅲ期に対しては、より強い補助化学療法を行うことで、再発予防効果を向上させられるのではないかと考えられています。そのための臨床試験が進められています。
また、手術前に行う術前化学療法の臨床試験も行われています。遠隔転移はないが、かなり進んでいる場合、まず抗がん剤で治療してから手術を行うのです。それが本当によいかどうか、まだ明確な答えは出ていませんが、今後、特にⅢ期に対しては、この方法が広く行われるようになる可能性があります。
手術できない進行再発がんは抗がん剤で治療
手術の適応とならない進行がんや、手術後に再発したがんに対しては、全身状態が良好ならば化学療法が行われます。がんを縮小させることで症状を改善したり、生存期間を延長したりするのが目的です。
第1選択とされているのは、「S-1+シスプラチン」の併用療法です。この治療の効果がなくなった場合、2次治療、3次治療では、タキサン系抗がん剤(ドセタキセル、パクリタキセル)、イリノテカンなどが、併用や単剤で使用されます。最終的に、5-FU系(S-1、カペシタビン)、プラチナ系(シスプラチン、オキサリプラチン)、タキサン系、イリノテカンなどの抗がん剤を、うまく組み合わせて使うとよいとされています。
また、分子標的薬のトラスツズマブが使用できる場合があります。がん細胞を調べてHER2が陽性だった場合、この薬が効く可能性があるので、他の抗がん剤と併用で用いられます。
手術不能進行再発胃がんは、何も治療しなければ生存期間は6カ月程度ですが、化学療法をしっかり行うことで、16~18カ月に延ばすことができます。副作用をうまくコントロールし、なるべくQOLを低下させずに治療を継続できるとよいでしょう。











