(監修:虎の門病院消化器外科 部長 宇田川晴司先生、医員 春田周宇介先生)
2.胃がんの治療について
2-1.胃がんの治療
- 患者さんが自身の病状や様々な治療法を理解し、自分にとって何が最も大切なのかをよく考えて、治療方針を決めることが大事。
- 胃がんの治療は病期によってほぼ決まる。
- Ⅲ期までなら治癒、Ⅳ期や再発は悪化させないことを目指して、治療が行なわれる。
治療法を決めるためには、その前に治療方針を考える必要があります。「がんの状態から選択可能な医学上の治療(方針)」はある程度決まっていますが、「患者さんが今後どう生きたいかの治療方針」は、患者さん次第です。
治療の多くは後戻りできません。多くのがんは数週間の違いで大きく結果は変わらないので、闇雲に治療を急ぐよりも、しっかり病状を把握して、情報を集め、自分にとって何が最も大切なのかをよく考えて、治療方針を決めることが大事です。
医師は、その選択をより適切にするためのお手伝いをします。
胃がんの治療方法は、「内視鏡的切除」「手術」「化学療法(抗がん剤治療)」が中心になっています。どの治療が可能になるかは、遠隔転移の有無、リンパ節転移の程度、がんの深達度、がんの悪性度によって決まります。
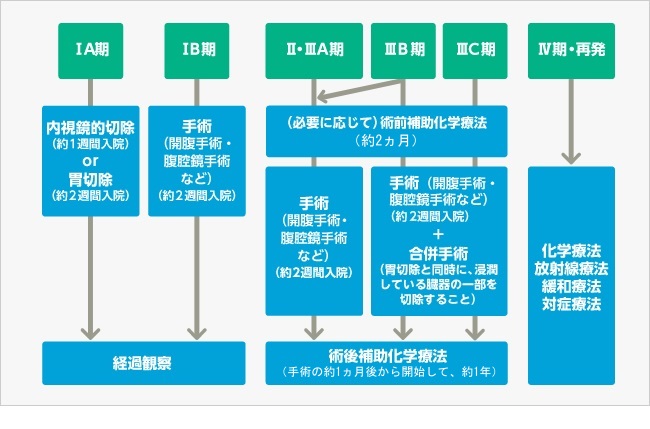
Ⅰ期で、リンパ節転移・遠隔転移がなく、がんが粘膜にとどまっていて、分化型(悪性度が低いタイプ)なら、内視鏡的切除が可能になります。
Ⅰ期で内視鏡的切除が適応にならない場合と、Ⅱ期とⅢ期に対しては、基本的に手術が行われます。Ⅱ期とⅢ期の手術後には、再発を防ぐための「術後補助化学療法」が行われます。
Ⅳ期や再発に対しては、化学療法が行われます。
2-2.胃がんの治療―1.内視鏡的切除
- 身体的な負担の軽い手術で、治療後のQOL(生活の質)も低下しない。
- 2つの方法があるが、ESDのほうが確実にがんを切除できる。
内視鏡的切除は、口から胃に内視鏡を送り込み、内視鏡の先端から出した治療器具で、がんのできている粘膜を切除する治療です。手術に比べると患者さんの身体的な負担が軽いのが特徴です。また、治療によって胃が小さくなることもないため、治療後のQOL(生活の質)を低下させません。
治療の方法としては、「EMR(内視鏡的粘膜切除術)」と「ESD(内視鏡的粘膜下層剥離術)」という2つの方法があります。
図1:EMR(内視鏡的粘膜切除術)とESD(内視鏡的粘膜下層剥離術)
一般的には、小さながんであればEMRでも切除でき、大きく広がったがんの治療にはESDが適しているとされています。しかし、より確実にがんを取り除くことができるのはESDのほうです。そのため、最近では、小さながんに対しても、ESDが行われることが多くなっています。
内視鏡で切除された粘膜組織は、病理検査に回され、がんの深達度や悪性度などについて調べられます。その結果から、内視鏡的切除に適していたかどうかの判定が行われるのです。その結果、内視鏡的切除が適さない胃がんであることがわかった場合には、手術が必要になります。
内視鏡的切除では、リンパ節は取れないので、リンパ節転移が起きていないことが、この治療を行う前提となります。内視鏡でがんを確実に切除できれば、再発してくる心配はほとんどありません。日常診療では、下記のような条件がそろっている場合にはリンパ節転移が起きていないと判断して、この治療が適応となります。
表1:内視鏡的切除術の適用条件
- 粘膜に限局している。
- 分化型(悪性度が低いタイプ)である。
- 大きさが2㎝以下である。
- 潰瘍がない。
上記の条件がそろわない場合は、手術となります。ただし、臨床研究としてならば、適応条件が拡大され、下記の3パターンのいずれかに当てはまる場合は、ESDを受けることも可能です。
表2:内視鏡的切除術の適用条件拡大
| |
パターン1 |
パターン2 |
パターン3 |
| 位置 |
粘膜に限局している |
| 悪性度 |
分化型(悪性度が低いタイプ) |
未分化型(悪性度が高いタイプ) |
| 大きさ |
2㎝を超えている |
2㎝以下である |
| 潰瘍の有無 |
ない |
ある |
ない |
この条件に当てはまる場合でも、リンパ節転移が起きている可能性が2~3%あるので、適応拡大でESDを受けるか、手術を受けるかについては、それぞれの治療の利点とリスクをよく理解して、選択することが大切です。
適応拡大でESDを受けた場合には、再発の可能性が若干残ります。再発は、治癒を目指すことが困難です。
手術を受けた場合には、QOLの低下は避けられませんが、その程度は手術の種類によってかなり違いがあります。手術を受けるとしたら、術式についても説明を受け、判断材料にするとよいでしょう。
2-3.胃がんの治療―2.手術
- 胃がんの手術では、胃だけでなく転移の可能性があるリンパ節を一緒に切除する。
- がんのできている位置や、リンパ節転移の状況から、手術の種類が選択される。
- 条件が適応すれば開腹しない腹腔鏡手術も受けられる。
内治癒を目的とした手術が行われるのは、内視鏡的切除の対象とならないⅠ期と、Ⅱ期、Ⅲ期です。遠隔転移があるⅣ期は、基本的には、治癒を目的とした手術の対象にはなりません。
手術では、病変部をきちんと切除し、転移している可能性があるリンパ節を取り除き、切除後の食べ物の道を作ります(再建)。がんのできている部位や深達度、患者さんの年齢や全身状態なども鑑みて、どのような手術が必要になるかが決まります。現在、胃がんの手術は非常に安全です。手術には多くの種類がありますが、代表的なものは次の3つです。
図1:胃がんの代表的な手術
| 名称 |
切除の内容 |
再建 |
幽門側
(ゆうもんそく)
胃切除 |
胃の中下部を中心に腫瘍がある場合、幽門を含め、胃の2分の1~3分の2ほどを切除。 |
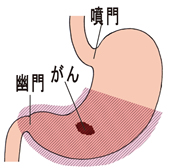 |
残った胃と十二指腸をつなぐ「ビルロートⅠ法」や、残った胃と小腸をつなぐ「ルーワイ法」がある。 |
噴門側
(ふんもんそく)
胃切除 |
胃の入口の噴門から2cm以内に腫瘍がある場合、噴門を含め、胃の3分の1ほどを切除。 |
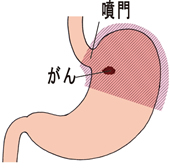 |
食道と残った胃の間を、空腸でつなぐ方法と、食道と残胃を直接つなぐ方法がある。 |
| 胃全摘 |
胃の上中部を中心に腫瘍がある、または胃全体に広がっている場合、噴門と幽門を含め、胃全体を切除。 |
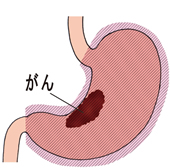 |
食道と小腸をつないで、十二指腸を閉じる「ルーワイ法」がある。 |
胃がんが進行すると、近くのリンパ節にがん細胞が潜む可能性が高くなります。そのため、手術の際には、胃だけではなく、予防的に近くのリンパ節を取ります。これをリンパ節郭清(かくせい)といいます。
胃がんの手術では「腹腔鏡手術」が行われることもあります。腹部を数ヵ所小さく切開し、そこから腹腔鏡(腹腔内を見るための内視鏡)と手術器具を入れて行う手術です。
図2:腹腔鏡手術
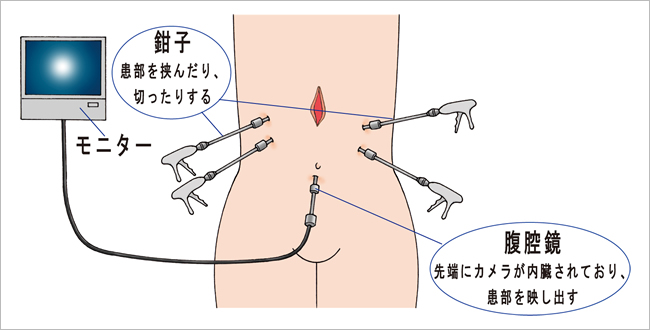
| 対象 |
基本的には早期がんと一部の進行がん(T2まで)。(胃がん治療ガイドラインにてT2(筋層まで)と定められているため。) |
| 胃の切除範囲 |
制限なし。胃全摘、噴門側胃切除も可能。 |
| 痛み |
切開部位が小さくてすむため、手術後数日間の痛みが軽い。そのため、痛みによって起こりやすい肺炎などの合併症も減る。 |
| 入院期間 |
通常の開腹手術より1~2日短い程度。 |
| 認定制度 |
日本内視鏡外科学会が技術認定を行っているので、認定医のいる医療機関で受けることが勧められる。 |
2-4.胃がんの治療―3.術後・術前補助化学療法
- Ⅱ期、Ⅲ期に対しては術後補助化学療法を行うことで、5年生存率が5~10%ほど向上する。
- 進行したがんには術前補助化学療法の臨床試験が行われている。
内胃がんの手術を受けた患者さんの5年生存率は、病期によってかなりの差があります。Ⅰ期は9割前後と高いのですが、Ⅱ期では7~8割程度、Ⅲ期では3~5割程度に低下してしまいます。そこで、Ⅱ期とⅢ期の場合には、再発を防ぐために、「術後補助化学療法」が行われます。補助化学療法を行うことで、5年生存率が5~10%ほど上がることがわかっています。
術後補助化学療法としては、抗がん剤のS-1を、1年間服用するのが標準治療となっています。S-1は経口薬で、4週間連日投与と2週間の休薬を繰り返していきます。
手術前に行う「術前化学療法」の臨床試験も行われています。明らかな遠隔転移はないものの、がんがかなり進行している場合には、まず抗がん剤で治療を行い、がんを小さくしてから手術を行うのです。それが本当によい結果に結びつくかどうかについては、まだ明確な答えは出ていません。臨床試験の結果によっては、今後、特にⅢ期の胃がんに対して、術前補助化学療法が広く行われるようになる可能性があります。
2-5.胃がんの治療―4.化学療法
- Ⅳ期や再発に対して、症状の改善や生存期間を延ばすことを目的とする。
- QOL(生活の質)を落さないで、治療を継続できるようにすることが大事。
- 分子標的薬や抗がん剤の開発は非常に進んでいる。
Ⅳ期や再発は、多くの場合、治癒を目的とした手術の対象にはなりません。
手術の適応とならない進行がんや、手術後に再発したがんに対しては、全身状態が良好であれば化学療法が行われます。がんを縮小することで症状を改善したり、生存期間を延長したりするのが目的です。
第1選択とされているのは、「S-1+シスプラチン」の併用療法です。効果がある限り、使い続けます。この治療の効果がなくなった場合、2次治療や3次治療では、タキサン系抗がん剤(パクリタキセル、ドセタキセル)やイリノテカンなどが、併用や単剤で使用されます。そして、最終的に、5-FU系抗がん剤(S-1、カペシタビン)、プラチナ系抗がん剤(シスプラチン、オキサリプラチン)、タキサン系抗がん剤、イリノテカンなどの抗がん剤を、うまく組み合わせて使い切るとよいとされています。
分子標的薬のトラスツズマブを使用できる場合があります。胃がんの細胞を調べて、HER2(がん細胞の表面に存在する遺伝子)が陽性だった場合には、この薬が効く可能性があります。トラスツズマブは、他の抗がん剤との併用で用いられます。
分子標的薬や抗がん剤の開発は非常に進んでおり、近いうちにさらに優れた薬剤が出てくることが期待できます。
何も治療を行わなければ、生存期間はわずか6ヵ月程度です。ところが、しっかりと化学療法を行うことで、生存期間を16~18ヵ月に延長することができます。副作用をうまくコントロールし、なるべくQOLを低下させずに治療を継続できるようにします。
2-6.胃がん治療で使われる薬剤
- 胃がんの治療で使用される薬剤は、「抗がん剤」「分子標的薬」が主。
胃がんの治療で使用される薬剤は、「抗がん剤」「分子標的薬」が主なものです。この他に、副作用を抑えるための薬などが、必要に応じて使われます。
| 種別 |
一般名 |
代表的な商品名 |
投与法 |
| 抗がん剤 |
シスプラチン |
シスプラチン、ランダ、プリプラチン |
点滴 |
| 抗がん剤 |
フルオロウラシル |
5-FU |
点滴 |
| 抗がん剤 |
テガフール、ギメラシル、オテラシルカリウム(TS-1) |
TS-1 |
経口 |
| 抗がん剤 |
ドキシフルリジン |
フルツロン |
経口 |
| 抗がん剤 |
テガフール、ウラシル |
UFT |
経口 |
| 抗がん剤 |
カペシタビン |
ゼローダ |
経口 |
| 抗がん剤 |
パクリタキセル |
タキソール |
点滴 |
| 抗がん剤 |
ドセタキセル |
タキソテール |
点滴 |
| 抗がん剤 |
イリノテカン |
カンプト、トポテシン |
点滴 |
| 分子標的薬 |
トラスツズマブ |
ハーセプチン |
点滴 |
2-7.胃がん治療の副作用
- 手術後は食事に影響が出るが、食事回数を増やし、ゆっくり食べることを心がけるとよい。
- 副作用をコントロールする薬もあるので、症状が出た場合は医師に相談。
1.手術後の影響
手術後は食事に影響が現れます。
(1)食事の回数
胃を切除するため、どうしても1回に食べられる量が少なくなります。そこで、必要な量の食事をとるために、食事の回数を増やす必要があります。その生活に慣れるまでは大変ですが、慣れてしまえば、あまり困ることはありません。手術を受けた人の多くが、慣れてきてからは、「3回の食事と間食」という形にして、通常の生活を送っています。
(2)食事にかける時間
手術後の食生活で特に重要なのは、ゆっくりと食べることです。1回の食事に30分以上かけるようにし、規則正しく食事をとるようにします。社会復帰する場合には、規則正しく時間をかけて食事ができる環境が必要になります。その環境を整えることができれば、できない仕事はありません。
手術後の生活への影響は、手術の種類によって、かなり差があります。
| 手術名 |
影響 |
幽門側(ゆうもんそく)
胃切除 |
・手術後の生活に最も影響が少ない。
・胃全摘に比べると、1回に多くの量を食べることが可能で、多くの方は3か月から半年で通常の食生活に戻れる。
・噴門が残るため、食道への逆流も心配ない。
|
噴門側(ふんもんそく)
胃切除 |
・胃の運動が弱くなるため、胃の内容物が十二指腸のほうに出て行きにくくなる。
|
| 胃全摘 |
・手術後の生活に最も大きな影響を及ぼす。
・1回に食べられる量が少なくなる。また、すぐに腸に送られてしまうため、術直後は少しずつしか食べられないが、半年ほど経過すると食べられる量も増え、通常の食生活に戻れることが多い。
|
どの手術を受けた場合でも、手術後は一時的に体重が減少します。ただし、胃切除なら手術後半年ほどで、胃全摘でも1年ほどで、体重が回復してきます。多くの人が、標準体重までは戻すことができます。
2.補助化学療法の副作用対策
S‐1を1年間継続して使用するためには、副作用に対して、適切に対処していく必要があります。副作用で継続するのが難しい場合には、服用する薬の量を減量します。少し減らすだけで副作用が楽になり、問題なく1年間続けられることがよくあります。1年間に服用した量が、予定量の7割に達していれば、十分な再発予防効果が得られることがわかっています。減量は医師の指示で行うようにします。医師に相談せず、勝手に服用量を減らしてしまってはいけません。
3.化学療法の副作用対策
抗がん剤治療というと、強い吐き気に襲われ、吐き続けるというイメージを持っている人が少なくありません。確かにシスプラチンなど、副作用として強い吐き気や嘔吐が起こる抗がん剤もあります。しかし、現在は、制吐剤など副作用をコントロールする薬の開発が進み、抗がん剤治療を楽に受けられるようになっています。シスプラチンが投与された日でも、実際に嘔吐してしまう人はまずいませんし、吐き気に苦しんでいる人もほとんどいません。副作用が現れた場合は、医師にそれを伝え、適切に対処してもらうことが大切です。
2-8.胃がんの患者さんがよく気にしたり悩んだりすることQ&A
- Qセカンドオピニオンは、すべき?
- A
- 担当医の意見が第一の意見であるのに対し、他の医師の意見をセカンドオピニオンと呼びます。すべての患者さんがセカンドオピニオンを聞きに行ったほうがよいわけではありません。担当医の説明を聞き、自分で納得できればそれで十分である場合も多いでしょう。
しかし納得がいかない場合には、これまでの治療経過・検査結果・今後の予定などを主治医に記載してもらい、別の医師の意見を聞くのもよいでしょう。そして、その結果を主治医に持ち帰って相談するのがベストです。
- Q術後の生活で特に気を付けることは?
- A
- 守って欲しいポイントは、食事についてです。ゆっくり時間をかけてよくかんで食べることと、毎日決まった時刻に食事することです。食べるスピードに注意すれば、食べていけないものはありません。
高齢の患者さんの場合、食べたくないと食べないことがあるので、周りの方が食事を用意したり、食べているか確認することも大事です。
胃がんの手術をしても、活動範囲や楽しみを減らす必要はありません。食事に気を付けながら、以前の生活レベルを目指してください。
- Q胃がんの手術を受けた後、仕事に復帰できますか?
- A
- 多くの人が手術後に職場復帰を果たしています。
職種にもよりますが、早い人は退院後2週間くらいで職場復帰が可能です。
自宅を離れた食事になっても、ゆっくり時間をかけてよくかんで食べることと、毎日決まった時刻に食事することが大事です。
胃がんに関する主な公開記事
宇田川晴司先生と春田周宇介先生(虎の門病院消化器外科 )が胃がん治療の基礎知識について、解説しています。
免疫力を高める方法が変わる,世界的に注目を集める話題を取材。最新医薬品開発から患者にやさしい方法まで。
免疫の状態をよくすることでがんの闘病を支える。補完代替医療の特別講演を取材レポート。
あなたにおススメの記事はこちら
<Web公開記事>
がんの治療効果を高めるには、免疫抑制を解除し、低下した免疫力を回復させることが重要であるということが明らかになってから、この分野の研究は急速に進みつつある。第52回「日本癌治療学会」において、免疫抑制細胞の異常増殖を抑える方法の研究が、着々と進んでいることが言及されている。
<Web公開記事>
ハイパーサーミア(がん温熱療法)装置「サーモトロンRF – 8」、改良型電磁波加温装置「ASKI RF–8」を開発した、元株式会社山本ビニター専務取締役、現株式会社ピー・エイチ・ジェイ取締役最高技術部長・山本 五郎(いつお)氏にお話を伺いました。
<Web公開記事>
免疫力改善成分ごとに、ヒト臨床試験の論文について、紹介しています。
【特集】「新連載」山田邦子の がんとのやさしい付き合い方・人気の記事
<Web公開記事>
乳がんを経験された山田邦子さんが、がん患者さんが安心して治療に臨める情報を発信
<Web公開記事>
がん患者さんのQOL(生活の質)をいかに維持していくか、小林製薬株式会社中央研究所でがんの免疫研究を続けている松井保公さんにお話を伺いました。
<Web公開記事>
テレビでおなじみの南雲吉則先生が提唱する「がんから救う命の食事」を中心に、がん患者さんとそのご家族にも役立つ、がん予防のための「食の在り方」について、話を伺った。















