第1回 乳がん術後のケア
複合療法で治療効果を上げ、多面的なケアで快適な日常生活を送る
日本の乳がんの現状
日本ではがんにかかる方が多くなり、男性は2人に1人、女性は3人に1人ががんを経験する時代になりました。これまで、日本人には胃がんが多く、欧米人と比較して乳がんにかかりにくいという特徴がありました(図1)。しかし、近年急激に乳がんが増加し、女性の悪性腫瘍の中でトップとなり、毎年新たに約6万5000人の女性に発症し、毎年約1万2000人が命を落としています。これは14人に1人の日本女性が乳がんを経験するという頻度です(図2)。欧米女性の8人に1人という比率から比較するとまだ少ないのですが、追いつく勢いになっています。もう、他人事だとは言っていられません。
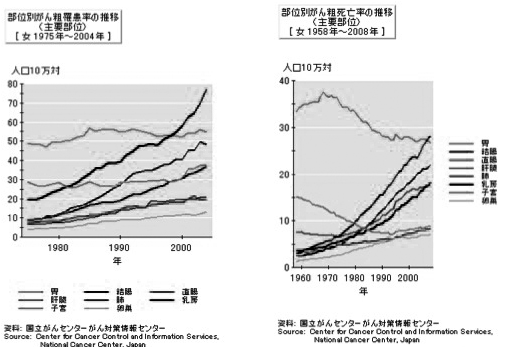
図1 日本女性悪性疾患罹患率と死亡率
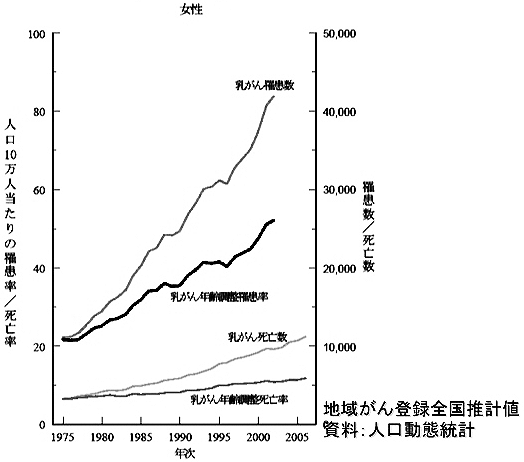
図2 日本の乳がんの罹患率・数と死亡率・数の動向(1975-2006)
ケアという考え方
乳がんを治すには手術、薬物療法、放射線療法という種類の異なる治療を上手に組み合わせることが重要で、これを複合療法と呼びます。最も治療効果をあげるためには、途中で中断したり、減量したりせず、それぞれの治療を確実に行うことが大切です。どの治療にもそれぞれにつらいことや、多少の副作用があります。確実に治療を行うためには、副作用やつらいことを少しでも減らすことが重要です。医療関係者はそのことを「ケア」と呼びます。苦痛をできるだけ少なくするとともに、しっかり治療して生命を守り、治療後も快適な日常が送れるようにする、この2つをともに満たすために不可欠なのが、多面的な「ケア」なのです。
今回は、乳がんの治療の方法について述べ、次回よりそれぞれの治療に必要な「ケア」について、具体的に述べていきたいと思います。
乳がん治療の組み立て
乳がんの治療はほかの悪性腫瘍とやや異なっています。それは、乳房という臓器が生命維持に直接必要な臓器ではないため、体全体のことを考えて治療を組み立てる必要があるということです。乳がんで生命の危険性が生じるのは肺、肝臓、骨、胸膜などのほかの臓器に転移を起こしたときだけです。ですから、ほかの臓器への転移をくい止めることが生命の安全のためにもっとも重要なのです。
乳がんはよほど早期の場合を除き、その発見時には、画像で確認できないほど小さながん細胞が肺、肝臓、胸膜、骨などに散らばっているといわれています。手術では乳房の中のがんを取り除くのですが、これだけでは散らばっているがん細胞が叩けません。ふつうはこの散らばったがん細胞はそのまま消えてしまい、再発せずに治ってしまいます。しかしがん細胞の数が多かったり、力が強い場合にはこのがん細胞が増大して転移となる場合があります。転移に発展する危険性は、最初の乳がんの大きさやリンパ節に転移していたかどうか(進行具合)と「サブタイプ」と呼ばれるがんの性格、患者さんの体力や年齢、免疫状態などによって変わってきます。手術後、各患者さんの再発の危険性を推定し、どの薬物が効果的かを判断して、治療法を選択し、組み合わせを決めます。この組み立てが、「複合療法」の内容です。
手術療法
乳がんの手術には、乳房を全部取ってしまう乳房切除術と、しこりとその周囲の乳腺を部分的にくりぬいて放射線照射をする乳房温存術があります。がんを取り残しなく切除できれば、乳房を全部切除しても部分的に切除しても生命の危険には影響しません。しかし、がんが残っていると後日乳房内に再発する危険性があり、これが患者さんを苦しめる場合もありますので、できるだけ完全に取りきることが重要です。
また、患者さんは術後の長い時間をこの乳房の傷跡を持って生きていくのですから、おしゃれをするためにも温泉やプールに行くためにも、できる限りきれいな傷にしたいものです。この、再発しないという「根治性」と見た目の自然さ、つまり「整容性」との両方を最大限に満たす手術を選択するように医師は努力しています。ただし、病状によっては患者さんのご希望と最適な術式が一致しない場合もあります。このような場合は納得がいくまで主治医と相談されることをお勧めします。
今年に入りシリコンインプラントの保険適応が認められ、切除してしまった乳房を再建する患者さんも多くなってきました。さらに切除と言っても皮膚や乳輪乳首を残して傷がわからないように仕上げる術式も開発され、再建方法はますます発展していくと思われます。
腋の下のリンパ節は、従来は廓清といって根こそぎ切除をしていましたが、最近はセンチネール生検と言って、転移しているかどうかを確認して、転移があるときだけしっかり取るという方法が普及してきました。これから、手術による傷跡のケアについて、術式に分けて細かく説明したいと思います。
放射線療法
放射線療法には乳がん術後の再発を予防するために行う照射と再発を治療する照射があります。再発予防の照射は温存した乳房や胸壁に比較的少ない線量を25回から30回繰り返し行います。日本では7割近くの手術が乳房温存術ですが、この照射のおかげで乳房内の再発を減らすことができます。また、乳房をとってしまった後の照射は、皮膚や軟部組織、首のリンパ節などへの再発を予防することができます。
局所再発巣はこのような放射線照射で出血や浸出液を減らすことができます。また、骨転移では痛みを抑えることができます。このように放射線治療はとても有効性の高い治療ですが、合併症もあります。照射する線量、部位によりさまざまですが、照射後の皮膚ケアはほとんど同じですので、これはまとめて照射後の皮膚ケアとして述べます。
薬物療法
薬物療法にはホルモン療法、化学療法、分子標的治療薬があります。乳がん細胞にはホルモンの影響を受けるものと受けないものがあり、日本の乳がんの約6割はホルモンの影響を受けるタイプです。また、HER2(ハーツウ)という増殖因子を持っている乳がんと持っていない乳がんがあります。約30%がHER2因子を持った乳がんで、増殖能力が高く、再発の危険が高いことがわかっています。
この、ホルモン感受性とHER2増殖因子の有無によってがんを分類し、薬剤選択の指標としています(表1)。
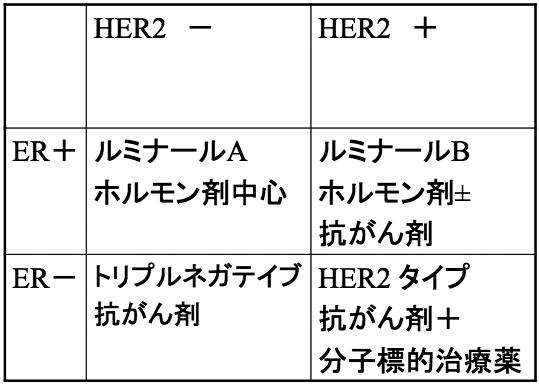
表1 臨床上使用してきたサブタイプ
ホルモン療法
ホルモンの影響を受ける乳がんに行われる治療で、更年期のような症状や、関節痛をなどの症状が現れる場合もありますが、上手なケアで、治療を楽に続行することができます。
次回、各ホルモン療法施行時のケアについて述べます。
化学療法
再発予防、再発後の症状改善、生きている時間をできる限り長くすることができる非常に有効な治療法ですが、副作用がきつい場合も多いので、ケアが非常に大切です。個々の薬剤に特有な合併症に合わせたケアと、食事、感染予防、日常生活のことなど化学療法中の生活全般に対するケアについて説明いたします。
分子標的治療薬
HER2の影響を受ける乳がんに対して抗がん剤と一緒にハーセプチン、パージェタ、ラパチニブなどの治療を行います。非常に有効性が高く、この分子標的治療薬の開発によって治療への認識が変わったほどです。この治療薬による合併症のケアについても今後述べてゆきます。
まとめ
乳がん治療を行っていくうえで、落ち込んだり、頑張らなければと自分を励ましたり、病状によっていろいろな精神状態になります。治療を続けるうえで精神的ケアも重要です。
上手に乳がんと付き合っていけるよう、多面的なケアについて述べていきたいと思っています。さっそく次回は手術療法のケアから始めましょう。
●どい・たかこ●
横浜市立大学医学部卒業、横浜市立大学医学部付属病院で研修後、済生会横浜市南部病院、独立行政法人国立病院機構横浜医療センターなどを経て、2009年よりかまくら乳がん甲状腺センターを立ち上げる。
医師として一貫して乳腺外科分野で経験を積み、女性の立場から女性のための乳がん治療および乳腺分野での治療に従事。その一方で乳がん啓蒙のためメディア出演や講演活動も数多くこなす。
かまくら・乳がん甲状腺センター長として、医師、看護師だけでなく、薬剤師、体験者コーデイネーターやリンパ浮腫ケアースタッフをチームに組み込んだ総合的な乳腺治療を目指している。










