(監修:日本赤十字社医療センター骨髄腫・アミロイドーシスセンター長
鈴木憲史先生)
2.血液のがんの治療について
- 2-1.血液がんの治療方針
- 2-2.血液がんの治療 1.白血病
- 2-3.血液がんの治療 2.悪性リンパ腫
- 2-4.血液がんの治療 3.多発性骨髄腫
- 2-5.血液がんの治療で使われる薬剤
- 2-6.血液がん治療の合併症と副作用
- 2-7.血液がん治療後の経過観察
- 2-8.血液がんの患者さんがよく気にしたり悩んだりすることQ&A
- 1.血液のがんとは前のページ »
- 3.血液のがんに関する記事一覧/先進医療/医療機関情報次のページ »
2-1.血液がんの治療方針
- 急性白血病の治療は「寛解導入療法」「地固め療法」「維持・強化療法」の3段階で進む。
- 悪性リンパ腫の治療は病型と進行の速さで決める。
- 多発性骨髄腫では自家造血幹細胞移植が可能なら移植を行う。
白血病
急性白血病の治療は、「寛解導入療法」「地固め療法」「維持・強化療法」という3段階で化学療法が進められます。寛解導入療法は、骨髄中の白血病細胞の数を、全白血球数の5%未満に減らし、寛解状態を目指す治療法です。大量の抗がん剤を組み合わせて使用します。地固め療法は、寛解導入療法に引き続いて行われる化学療法。やはり抗がん剤を組み合わせて使用し、さらに白血病細胞を抑え込みます。維持・強化療法は、寛解※状態を維持するため、定期的に抗がん剤を使用します。化学療法を行っても十分な効果が得られなかった場合や、治りにくいタイプである場合には、造血幹細胞移植※を検討します。
※造血幹細胞移植:健康な造血幹細胞を移植して正常な血液を作るようにする治療法
※寛解:症状が一時的に軽くなったり,消えたりした状態
慢性骨髄性白血病の治療は、まず分子標的薬(イマチニブ、ニロチニブ、ダサチニブ)を使用し、殆どがこの段階で効果を示します。効果がなければ、ボスチニブを含む他の分子標的薬に変更します。移行期を経て急性転化期になった場合には、造血幹細胞移植を検討します。移植が可能なら移植を行い、移植ができない場合には、分子標的薬と抗がん剤による治療を行います。
慢性リンパ性白血病は、0期からⅡ期までは経過観察、Ⅲ期以降になったら化学療法を行います。
悪性リンパ腫
悪性リンパ腫(非ホジキンリンパ腫)の治療は、病型と悪性度(進行の速さ)によって決まります。悪性度は、低悪性度の「インドレントリンパ腫」、中悪性度の「中等度アグレッシブリンパ腫」と「アグレッシブリンパ腫」、高悪性度の「高度アグレッシブリンパ腫」に分類されています。
多発性骨髄腫
多発性骨髄腫の治療は症状が現れ、多発性骨髄腫と診断された時点から始まります。自家造血幹細胞移植※ができる場合には、薬物療法に続いて移植が行われます。自家造血幹細胞移植ができない場合や、移植を望まない場合は、薬物療法が行われます。
※自家造血幹細胞移植:患者自身の造血幹細胞をあらかじめ採取・保存し、それを移植に用いて正常な血液を作るようにする治療法
2-2.血液がんの治療 1.白血病
- 急性白血病は化学療法で3~4割が治癒する。
- 慢性骨髄性白血病はまず分子標的薬で治療を始める。
急性白血病
急性骨髄性白血病の治療は、抗がん剤を組み合わせた強力な化学療法です。代表的なのは、イダルビシンとシタラビンの併用療法です。寛解導入療法※で寛解※が得られた場合は、再発を防ぐために地固め療法を行います。この治療によって、3~4割は治癒します。
※寛解導入療法:大量の抗がん剤を組み合わせて使用し、骨髄中の白血病細胞数を全白血球数の5%未満に減らし、寛解を目指す治療法
※寛解:症状が一時的に軽くなったり,消えたりした状態
若い人で特に予後不良のタイプと判断された場合には、移植を考えることになります。行われるのは、血縁者や骨髄バンクのドナーから提供を受ける同種造血幹細胞移植※です。
※造血幹細胞移植:健康な造血幹細胞を移植して正常な血液を作るようにする治療法
急性リンパ性白血病の中には、フィラデルフィア染色体※陽性のタイプがあります。この場合には、イマチニブ、ダサチニブ、ニロチニブといった分子標的薬が治療に使われます。優れた治療効果を発揮します。
※フィラデルフィア染色体:9番染色体と22番染色体の一部が結合してできた、白血病細胞の異常増殖を促してしまう異常な染色体
慢性白血病
日本における慢性白血病は大部分が慢性骨髄性白血病で、慢性リンパ性白血病は白血病全体の数%しかいません。慢性骨髄性白血病は、大部分がフィラデルフィア染色体※陽性なので、まず分子標的薬による治療が行われます。イマチニブ、ダサチニブ、ニロチニブが使われ、それが効かなくなった場合にはボスチニブも使えます。これらの分子標的薬は非常に効果的です。現在は4種類の分子標的薬が使えるので、副作用が出た場合や、効果が不十分な場合には、薬を変えていくことができます。薬による治療で十分な効果が得られない場合には、同種造血幹細胞移植※を検討します。
※フィラデルフィア染色体:9番染色体と22番染色体の一部が結合してできた、白血病細胞の異常増殖を促してしまう異常な染色体
※造血幹細胞移植:健康な造血幹細胞を移植して正常な血液を作るようにする治療法
慢性リンパ性白血病は、ゆっくりと進行することが多く、初期にはほとんど症状が現れません。その場合は特に治療せず経過を観察します。Ⅲ期以上で症状が現れてきたら化学療法が行われます。使われる抗がん剤はフルダラビンなどです。それが効かなくなった場合には、オファツムマブやアレムツズマブなどの分子標的薬が使用できます。
(図) 「慢性骨髄性白血病(CML)診療ガイドライン」
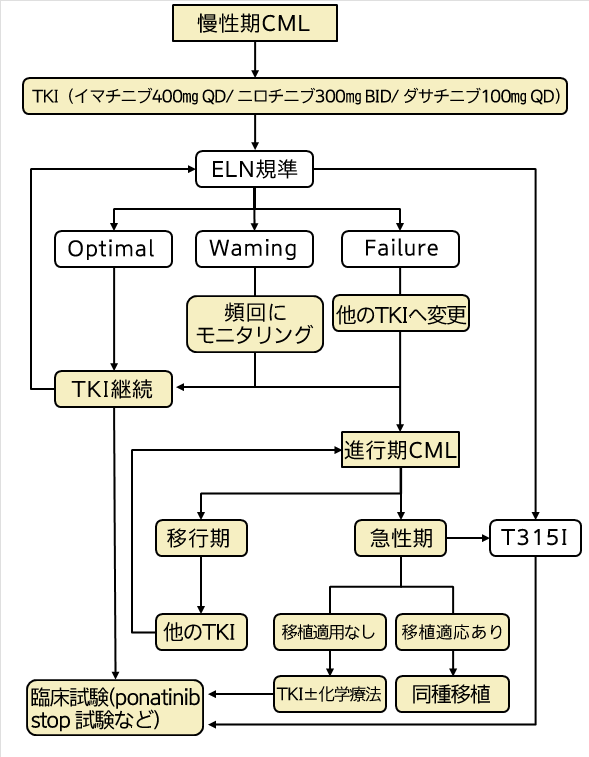
慢性骨髄性白血病 (CML) 診療ガイドライン
日本血液学会の診療ガイドライン(http://www.jshem.or.jp/gui-hemali/1_4.html)
TKI; チロシンキナーゼ阻害剤
CML:慢性骨髄性白血病
QD:1日に1回投与
BID:1日に2回投与(300mg BID は、1回300mg を1日に2回服用する意味である)
Optimal:効果あり
Waming:効果減少
Failure:効果なし
(図) 「慢性リンパ性白血病(CLL)診療ガイドライン」
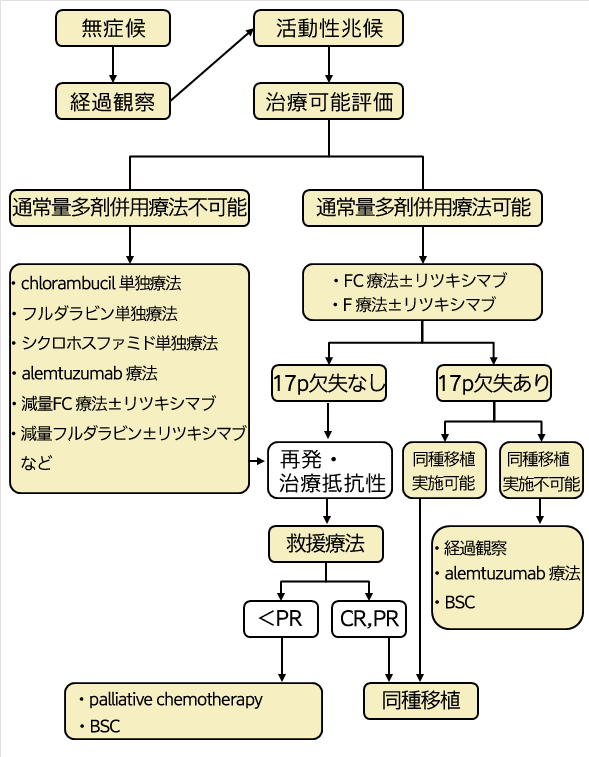
慢性リンパ性白血病 (CLL) 診療ガイドライン
日本日本血液学会の診療ガイドライン(http://www.jshem.or.jp/gui-hemali/1_5.html)
FC療法:フルダラビン+ シクロホスファミド療法
F 療法:フルダラビン療法
BSC: best supportive care( がんに対する抗がん剤などの積極的な治療は 行わず、症状などを和らげる治療に徹すること)
2-3.血液がんの治療 2.悪性リンパ腫
- リンパ腫の範囲が限局しているⅠ期とⅡ期では放射線療法が行われることがある。
- 分子標的薬を含むR-CHOP療法が治療の中心となっている。
悪性リンパ腫のⅠ期とⅡ期では、放射線療法が行われることがあります。リンパ腫のできている区域が限られている場合に対象となります。全身への影響が少なくてすむのが、この治療の特徴です。
治療の中心となるのは化学療法で、新しい分子標的薬もたくさん登場しています。よく行われているのはR-CHOP療法です。抗がん剤のシクロホスファミド、ドキソルビシン、ビンクリスチンに、ステロイド剤のプレドニゾロンを加えたのがCHOP療法。これに分子標的薬のリツキシマブを加えたのがR-CHOP療法です。R-CHOP療法を行って再発した場合には、ESHAP療法が行われます。抗がん剤のエトポシド、シタラビン、シスプラチンに、ステロイド剤を組み合わせた併用療法です。
それでも十分な効果が得られない人が移植の対象となります。自家造血幹細胞移植※も行われますが、プレリキサフォルという新しい薬を使用することで、末梢血から造血幹細胞を採取しやすくなっています。
※自家造血幹細胞移植:患者自身の造血幹細胞をあらかじめ採取・保存し、それを移植に用いて正常な血液を作るようにする治療法
2-4.血液がんの治療 3.多発性骨髄腫
- ボルテゾミブとレナリドミドを含む併用療法が推奨されている。
- 65歳未満で合併症がなければ自家造血幹細胞移植の適応となる。
- 新規薬剤が次々と承認され再発・難治では使用できる薬剤の種類が増えた。
多発性骨髄腫は、無症候性の段階では経過観察とし、症状が現れ症候性になった段階で治療を開始します。治療の中心となるのは化学療法と移植です。
(図) 「多発性骨髄腫の経過」
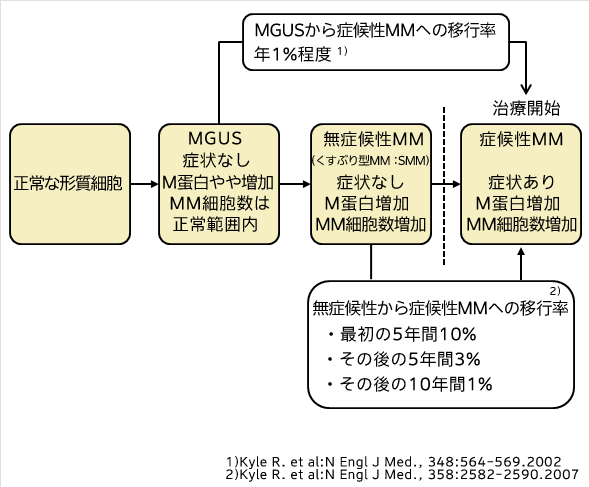
国内のガイドラインでは、ボルテゾミブ、レナリドミドなどを含めた2剤あるいは3剤併用療法が推奨されています。特に、高齢あるいは合併症により移植が適応とならない患者さんに対しては、レナリドミドをキードラッグとした「レナリドミド+低用量デキソメタゾン(Rd)療法」や、ボルテゾミブをキードラッグとした「ボルテゾミブ+メルファラン+プレドニゾロン(VMP)併用療法」が推奨されています。
化学療法の初回治療では、分子標的のボルテゾミブ、免疫調整薬のレナリドミドなどを含む併用療法が行われます。これらの薬が登場することで、それ以前の時代に比べ、多発性骨髄腫の治療成績は大幅に改善してきました。
年齢が65歳未満で合併症がない多発性骨髄腫に対しては、自家造血幹細胞移植※が行われます。末梢血幹細胞を使った移植です。
※自家造血幹細胞移植:患者自身の造血幹細胞をあらかじめ採取・保存し、それを移植に用いて正常な血液を作るようにする治療法
日本赤十字社医療センターの「RVD lite療法変法」では、ボルテゾミブ投与日にレナリドミド服用を行わないスケジュールが組まれています。原法では、全奏効割合が90%で、グレード3以上の有害事象の発現は31%ですが、奏効率を保持したまま、重篤な副作用発現を減少した治療レジメンです。
初回治療の最終投与日から6ヵ月以上経過してからの再発・再燃であれば、初回導入療法に対する感受性を持っている場合も多いため、再度、初回導入療法を試みるか、新規薬剤を含む治療法に変更します。初回治療終了後6ヵ月未満に再発・再燃が起きた場合、治療中に進行・増悪が起きた場合、4番染色体と14番染色体の転座といった高リスク染色体異常を持っている場合には、新規薬剤を含む救援化学療法の選択が推奨されています。
現在、再発・難治性骨髄腫に対して適応がある新規治療薬は、ボルテゾミブ、レナリドミド、サリドマイドに加え、ポマリドミド、パノビノスタット、新規プロテアソーム阻害薬のカルフィルゾミブ、イキサゾミブがあります。日本赤十字社医療センターでは、カルフィルゾミブをレナリドミド、デキソメタゾンと併用する治療を行っています。
2-5.血液がんの治療で使われる薬剤
白血病
白血病の治療では、主に次のような薬剤が使用されています。
(表) 「白血病の治療で用いられる主な薬剤」
| 薬品名(一般名) | 適応疾患 | 薬の種類 |
| シタラビン | 抗がん剤 | |
| イダルビシン | ||
| シクロホスファミド | ||
| ダウノルビシン | ||
| ビンクリスチン | ||
| ミトキサントロン | ||
| メソトレキセート | ||
| ドキソルビシン | ||
| フルダラビン | ||
| プレドニゾロン | ||
| デキソメタゾン | ||
| L-アルパラギナーゼ | ||
| イマチニブ | フィラデルフィア染色体陽性の急性リンパ性白血病と慢性骨髄性白血病 | 分子標的薬 |
| ニロチニブ | ||
| ダサチニブ | ||
| ボスチニブ | ||
| オファツムマブ | 慢性リンパ性白血病 | |
| アレムツズマブ |
悪性リンパ腫
悪性リンパ腫の治療では、主に次のような薬剤が使用されています。
(表) 「悪性リンパ腫と慢性リンパ性白血病で使用される分子標的薬剤」
| 薬品名(一般名) | 適応疾患 |
| リツキシマブ | CD20 陽性B 細胞性リンパ腫 |
| オファツムマブ | 再発または難治性のCD20 陽性の慢性リンパ性白血病 |
| イブリツモマブチウキセタン | 再発または難治性のCD20 陽性低悪性度リンパ腫、マントル細胞リンパ腫 |
| ボルテゾミブ | マントル細胞リンパ腫 |
| イブルチニブ | 再発または難治性の慢性リンパ性白血病(小リンパ球性リンパ腫を含む) 再発難治性のマントル細胞リンパ腫(追加承認申請中) |
| ブレンツキシマブ・ベドチン | 再発または難治性のCD30 陽性ホジキンリンパ腫、未分化大細胞リンパ腫 |
| イマチニブ | フィラデルフィア染色体陽性リンパ芽球性リンパ腫 |
| ダサチニブ | 再発または難治性フィラデルフィア染色体陽性リンパ芽球性リンパ腫 |
| モガムリズマブ | CCR4 陽性の成人T 細胞白血病リンパ腫 再発または難治性のCCR4 陽性の末梢性T 細胞リンパ腫 再発または難治性のCCR4 陽性の皮膚T 細胞性リンパ腫 |
| ボリノスタット | 皮膚T 細胞性リンパ腫 |
| ベキサロテン | 皮膚T 細胞性リンパ腫 |
| オプジーボ | ホジキンリンパ腫( 承認申請中) |
(表) 「悪性リンパ腫の治療で用いられる主な抗がん剤」
| 薬品名(一般名) | 薬の種類 |
| ビンクリスチン | 抗がん剤 |
| ドキソルビシン | |
| シクロホスファミド | |
| プレドニゾロン | |
| エトポシド | |
| シタラビン | |
| シスプラチン | |
| フルダラビン | |
| ベンダムスチン | |
| ダカルバジン | |
| ブレオマイシン | |
| ビンブラスチン |
多発性骨髄腫
多発性骨髄腫の治療では、主に次のような薬剤が使用されています。
(表) 「多発性骨髄腫の治療で用いられる主な薬剤」
| 薬品名(一般名) | 薬の種類 |
| ボルテゾミブ | 分子標的薬(プロテアソーム阻害薬) |
| カルフィルゾミブ | |
| イキサゾミブ | |
| レナリドミド | 免疫調整薬 |
| サリドマイド | |
| ポマリドミド | |
| パノビノスタット | HDAC阻害薬 |
| メルファラン | 抗がん剤 |
| プレドニゾロン |
2-6.血液がん治療の合併症と副作用
白血病
急性白血病の治療では、大量の抗がん剤を併用する化学療法が行われますが、このときに強い副作用が現れます。貧血、白血球減少、血小板減少、吐き気・嘔吐、脱毛、口内炎、心臓機能の低下、膀胱炎などの症状が現れることがあります。副作用を軽減する薬を使用することが勧められます。
造血幹細胞移植※を受ける場合には、移植前に行う大量化学療法で強い副作用が現れます。また、移植後に強い拒絶反応が起こることもあります。
※造血幹細胞移植:健康な造血幹細胞を移植して正常な血液を作るようにする治療法
悪性リンパ腫
R-CHOP療法などの化学療法で、副作用が現れます。R-CHOP療法で出やすいのは、口内炎、脱毛、心臓機能障害、肺障害、脱毛、膀胱炎などです。その他、使用する抗がん剤によっては、吐き気・嘔吐、しびれなどの末梢神経障害、貧血、白血球減少、血小板減少などが現れることもあります。
多発性骨髄腫
ボルテゾミブでは、副作用として、末梢神経障害(手足のしびれ)、下痢、便秘、骨髄抑制(貧血、白血球減少、血小板減少)などがよく起こります。レナリドミドでは骨髄抑制、発疹、深部静脈血栓症※など、サリドマイドでは末梢神経障害、眠気、発疹、深部静脈血栓症など、ポマリドミドでは骨髄抑制、発疹、深部静脈血栓症などがよく起こります。カルフィルゾミブでは、骨髄抑制、高血圧、発疹などが起こります。また、免疫調整薬のレナリドミド、サリドマイド、ポマリドミドは、催奇形性※をもつ薬なので、医療機関による厳重な管理のもとで使用することになっています。
※体の深部にある静脈に血栓ができる症状
※妊娠中の女性が薬物を服用したときに胎児に奇形が起こる危険性のこと
2-7.血液がん治療後の経過観察
治療が終了した後、どのような間隔で通院するかは、血液がんの種類、病型、病期、受けた治療、回復の程度などによって異なります。しかし、いずれにしても再発・再燃の可能性があるので、定期的に受診して検査を受ける経過観察は必要になります。担当医にきちんと確認しておくことが大切です。
2-8.皮膚がんの患者さんがよく気にしたり悩んだりすることQ&A
- Qセカンドオピニオンは、すべき?
- A
- 担当医の意見が第一の意見であるのに対し、他の医師の意見をセカンドオピニオンと呼びます。すべての患者さんがセカンドオピニオンを聞きに行ったほうがよいわけではありません。担当医の説明を聞き、自分で納得できればそれで十分である場合も多いでしょう。しかし納得がいかない場合には、これまでの治療経過・検査結果・今後の予定などを担当医に記載してもらい、別の医師の意見を聞くのもよいでしょう。そして、その結果を担当医に持ち帰って相談するのがベストです。
- Q仕事を続けながら血液がんの治療を受けることはできますか?
- A
- かつては血液がんの治療というと入院治療が中心でした。しかし、現在では、仕事をしながら治療を受ける人が増えています。もちろん、大量化学療法を行うときや、移植を行うときなど、白血球数が100(個/μℓ)以下になることが見込まれる場合には無菌室に入る必要があるため、どうしても入院になります。また、多発性骨髄腫で骨折がある場合も入院が必要です。ただ、そうした状態を除けば、外来での治療が行えるケースが増えています。血液がんの治療で使われる新しい薬には、経口剤(飲み薬)が増えていて、それも仕事を続けながらの治療に役立っています。外来で治療を受ける場合には、安全に治療を進めるためにも、外来化学療法室の看護師や薬剤師とのコミュニケーションを大切にしましょう。










